Хочу рассказать вам про статью, которая стала моей расплатой за недоверие и попытки до всего самой докопаться. Когда я пришла учиться в Институт остеопатической медицины, идея подвижности всего и вся меня ошеломила. Как это кости таза движутся? Я видела их в анатомичке. Там все было железобетонно. Можно только сломать, но никак не подвигать.
И как тогда еще действительный медицинский советник, я решила все перепроверить. И полезла в pubmed.
Так перевод статьи Andry Vleeming «Крестцово-подвздошное сочленение: обзор анатомии, функций и клинической значимости» стал моей курсовой за первый год учебы.
Потом я была на выступлении Эндрю на остеопатической конференции в Санкт-Петербурге. Он очень расстраивался, что нет его статьи на русском (все же понимают, что русские читают по-русски)). Пришлось его обрадовать, что на самом деле статья переведена. Он жал мне руку, спрашивал когда планируется публикация. А недавно Елена Волкова была на его семинаре и мы с ней обсудили, как нужна эта статья ее студентам. Попытки договориться с научными журналами о публикации не нашли отклика. Но в наше время, к счастью, есть варианты!
В очередной раз перечитав, перепроверив, исправив всякие недоразумения перевода, я решила, что пора. Достаточно мариновать перевод, лучше уже в моих руках не станет. Отдельное спасибо моему мужу за то, что он смотрит боевики и я могу спокойно работать. Смотрел бы мелодрамы и комедии – не видать бы вам этого шедевра ))
Что же мне удалось почерпнуть из этого мега-обзора и какие выводы сделать исходя из моей практики (в основном это младенцы и женщины) и остеопатического образования?
Срастание пяти крестцовых позвонков начинается после рождения и завершается к 25-30 годам. Поэтому давить на область попы новорожденного в родах – плохая идея! (Как и потом больно падать на нее.) Да, остеопаты постоянно твердят вам о шее и затылке новорожденных, которые страдают от пособия Кристеллера в родах. Но и таз получает нагрузку. Мне кажется, что именно поэтому костная анатомия крайне вариабельна. И еще я думаю, что наши травмы нас определяют. Размер, форма и контуры костных структур у разных людей неодинаковы, а форма сустава у детей и взрослых значительно отличается.
У новорожденного общая геометрия КПС сходна с КПС четвероногих животных. Однако с того момента, как ребенок начинает ходить, анатомия суставов меняется.
Вероятно, подвздошная кость в большей степени подвержена чрезмерным нагрузкам на сжатие, чем крестцовая суставная поверхность с более толстым хрящом. Поэтому важно работать с тазом новорожденных на предмет наличия внутрикостных повреждений не только крестца, но и подвздошных костей, которые часто могут быть причиной постановки такого диагноза как дисплазия тазобедренного сустава.
Важнейшим фактором в процессе развития КПС являются вращательные (торсионные) движения подвздошной кости и крестца друг относительно друга. Таким образом, сначала нас формируют травмы, а потом движение определяет наше развитие! В такой ситуации асимметричный мышечный тонус и, соответственно, разница в амплитуде движения окажут влияние на формирование КПС. И вот тут у меня всегда просьба к родителям – не ограничивайте движения ребенка, спустите ребенка на пол к 3 месяцам и положите на бок, на живот, а не только на спину! Чем больше ребенок двигается с вами, у вас на руках, тем лучше для его развития. В этом возрасте ведущая роль у моторное развитие. Английский можно выучить позже.
Теперь поговорим о беременности.
Во время беременности происходит ослабление фиброзного аппарата КПС под действием релаксина, а также относительный симфизиолиз. Оба фактора приводят к увеличению подвижности КПС. В свою очередь, увеличение подвижности может привести к тазовой боли.
От тазовой боли страдают около 20% беременных женщин. Факторы риска тазовой боли во время беременности – наличие в анамнезе болей в нижней части спины или травмы таза. При тазовой боли, связанной с беременностью, наблюдается нестабильность крестцово-подвижного сустава.
Теперь, учитывая вышесказанное о травмах, внутрикостных повреждениях подвздошных костей, мы приближаемся к пониманию, что асимметрия формы и функций КПС – норма.
Описана взаимосвязь между ассиметричным ослаблением связочного аппарата крестцово-подвздошного сочленения у женщин во врем беременности и выраженностью жалоб – увеличение в три раза риска тазовых болей средней или тяжелой степени в послеродовом периоде.
И тут напрашивается вывод – работать с крестцом нужно начинать до беременности!
Знаете для чего? Чтобы крестец мог в родах хорошо и правильно двигаться. Подвижность КПС играет большую роль в родах. Крестец в нужный момент должен пойти в контрнутацию (этот медицинский термин характеризует обратный кивок крестца) и позволить головке ребенка вставиться в таз, и также потом пойти в нутацию (кивок) и увеличить выход ребенка из таза.
А если что-то в родах пошло не так? Ряд исследователей показали, что контрнутация характерна для пациентов, страдающих тазовыми болями. Т.е. роды уже прошли, а контрнутация крестца может и остаться и вызвать боли.
Конечно это не единственная причина болей после родов.
Нарушение двигательного контроля глубоких мышц – поперечных мышц живота, внутренней косой мышцы, многораздельных мышц, диафрагмы и тазового дна – играет важную роль в развитии пояснично-тазовой боли, а также влияет на функцию опоры.
Недавние исследования предположили, что при нарушении функций тазового дна стабильность КПС изменяется и становится недостаточно оптимальной. А нарушение двигательной функции глубоких мышц живота у пациентов, страдающих тазовыми болями, ведет к недостаточной стабилизации таза.
Важно, что стабильность и подвижность – это противоположные, но сосуществующие состояния КПС, которые предъявляют взаимообратные требования к конструкции сустава. Как избыточно высокая, так и чрезмерно низкая стабильность крестцово-подвздошного сустава (далее КПС), не является оптимальной.
Вывод может показаться банальным – всем нужно двигаться! В помощь вам остеопаты, инструктора пилатес, йоги, фельденкрайз, танцы… Ничего лучшего пока не придумано!
А специалисты могут прочитать в статье о том какие связки куда тянут крестец и что ослабляют.
Крестцово-подвздошное сочленение: обзор анатомии, функций и клинической значимости
А. Влиминг,1,2 М.Д. Шуенке,1 А.Т. Мейзи,3 Дж.Е. Каррейро,1 Л. Дэннилс2 и Ф.Х. Виллард1
(A.Vleeming,1,2 M.D. Schuenke,1 A.T. Masi,3 J.E. Carreiro,1 L. Danneels2 and F.H. Willard1)
1 Кафедра анатомии, Университет Нового Английского колледжа Остеопатической медицины, Биддефорд, Мэн, США
2 Кафедра физиотерапии и реабилитологии, Университет Гента, Гент, Бельгия
3 Кафедры общей медицины и эпидемиологии, Университет Иллинойского Медицинского колледжа, Чикаго, Иллинойс, США
J Anat. 2012 Dec; 221(6): 537–567.
Published online 2012 Sep 19. doi: 10.1111/j.1469-7580.2012.01564.x
Оригинальная статья по адресу https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3512279/
Автор перевода Долгова Екатерина, врач-невролог, остеопат www.osteolife.ru
Резюме
В данной статье рассматривается функциональная анатомия и биомеханика тазового пояса; основное внимание уделено крестцово-подвздошным сочленениям (КПС). КПС – необходимое звено, обеспечивающее эффективное перераспределение нагрузки с позвоночника на нижние конечности. Крестец, таз и позвоночник, а также их сочленения с верхними и нижними конечностями и черепом функционально взаимосвязаны между собой при помощи мышц, фасций и связок. В статье описана история изучения тазового пояса и крестцово-подвздошного сочленения, представлен общий обзор функциональной анатомии таза. Отдельные разделы посвящены развитию КПС, также обсуждается анатомия костей и половые различия в строении таза и КПС. Представлены литературные данные о связочном аппарате и иннервации КПС; следующий раздел посвящен патологии КПС. Также в статье рассматриваются исследования по изучению движений таза и анализируются биомеханические модели стабильности КПС, включая примеры недостаточной и избыточной силы замыкания подвздошно-крестцового сочленения.
Ключевые слова: анкилозирующий спондилит; тазовая боль; таз; крестцово-подвздошное сочленение; крестец; пояснично-грудная фасция.
Введение
Данная статья посвящена анатомии и биомеханике тазового пояса. Основное внимание уделено крестцово-подвздошным сочленениям (КПС). КПС – необходимое звено, обеспечивающее эффективное перераспределение нагрузки с позвоночника на нижние конечности.
Топографическая классификация – «крестцово-подвздошный», «таз», «позвоночник» – важна для дидактических целей, однако она может затруднять понимание нормальных и измененных функциональных механизмов.
Топографическая анатомия помогает нам понять строение человеческого тела, но ни одна из анатомических структур не функционирует изолированно. Приложенная в любой точке механическая нагрузка распределяется по всему телу с помощью системы фасций, связок и мышц, поддерживающих скелет и представляющих собой непрерывную сеть.
Таким образом, крестец, таз и позвоночник, а также их сочленения с верхними и нижними конечностями и черепом функционально взаимосвязаны между собой при помощи мышц, фасций и связок. Аналогично, эффективный двигательный контроль не ограничивается изолированными суставами. Он подразумевает управление силами реакции, объединяя и стабилизируя кинематику тела. Пытаясь понять причины пояснично-тазовой боли, следует рассматривать позвоночник и таз как интегрированную, независимую и динамическую систему. Уделяя внимание только отдельным анатомическим структурам, мы рискуем не увидеть целостную картину (Vora et al., 2010).
Для анализа такой сложной проблемы, как боли в нижней части спины (БНС) и тазовая боль (ТБ), требуются функциональные анатомические и биомеханические модели. Такой подход позволит понять функциональную взаимосвязь между, казалось бы, различными структурами. В связи с этим хотелось бы привести цитату Радин: «Функциональный анализ одной отдельной ткани, будь он биологическим, механическим или смешанным, обречен на неудачу, поскольку именно взаимодействия между различными компонентами определяют работу всех сложных структур» (Radin, 1990).
В отличие от топографической анатомии с ее стандартным подходом, функциональная анатомия позволяет понять сложные взаимодействия между мышцей, ее собственными фасциями и другими фасциями, с которыми она связана. Такой подход легко потерять при традиционном анатомическом препарировании, но он сохраняется при препарировании комплекса соединительной ткани как единого целого (Van der Wal, 2009). Понимание процесса передачи силы внутри и вне мышцы, осуществляемого в системе опорно-двигательного аппарата, может являться ключевым компонентом при изучении его функций (Huijing & Baan, 2003). В настоящем обзоре, посвященном КПС, литература анализируется как с топографо-анатомических, так и с функциональных позиций; кроме того, рассматриваются соответствующие клинические аспекты проблемы.
История изучения крестцово-подвздошного сочленения
В течение сотен лет ученых интересовала связь строения и функций КПС с движением и болью. Исторические исследования дали нам целый ряд важных фактов, однако во многом ученые заблуждались. Одной из наиболее спорных проблем, связанных с изучением КПС, был вопрос о подвижности сустава.
Во времена Гиппократа (460-377 до н.э.), Везалиуса (1514-1564) и Пэйра (Vaesalius, 1543; Pare, 1634; Lynch, 1920) считалось, что крестцово-подвздошные сочленения подвижны только во время беременности. Однако исследования, проведенные в начале 18 века, показали, что крестцово-подвздошные сочленения подвижны как у женщин, так и у мужчин (Diemerbroeck, 1689). Затем другой ученый, Альбинус (Albinus; 1697-1770, цитирование в статье Lynch, 1920), отметил, что в крестцово-подвздошном суставе имеется синовиальная мембрана; так было получено еще одно подтверждение его подвижности. В середине 19 века Заглас (Zaglas; цитирование в статье Weisl, 1955) продемонстрировал, что движения крестца происходят преимущественно вокруг поперечной оси, расположенной на уровне второго крестцового позвонка. Поворот подвздошной кости относительно крестца (то есть поворот, осуществляющийся преимущественно вокруг поперечной оси) был назван «нутация» (наклон вперед) и «контрнутация» (наклон назад). Затем последовали другие работы, и Дункан (Duncan, 1854) сделал вывод о том, что общая точка вращения КПС располагается на уровне подвздошной бугристости (tuberositas iliaca). Подвздошная бугристость представляет собой костное образование, расположенное дорсальнее ушковидной части КПС (Рис. 1 А,В; Duncan, 1854). Впоследствии локализация точки вращения была подтверждена в дополнительных исследованиях, проведенных Мейером (Meyer, 1878). Фон Лушка (Von Luschka, 1864) описал КПС как истинное синовиальное соединение (подвижное сочленение костей с наличием между ними суставной полости). Впоследствии Алби (Albee, 1909) с помощью специального окрашивания подтвердил, что КПС является синовиальным соединением; тем самым он подтвердил и тот факт, что КПС в некоторой степени подвижен. Сашин, проанализировав 257 образцов КПС взрослых людей молодого возраста, предоставил дальнейшее подтверждение гипотезы о синовиальной природе КПС (Sashin, 1930). Тем временем Валчер (Walcher, 1889), Фортегрилл (Forthegrill, 1896) и Пинзани (Pinzani, 1899) с помощью различных методик определяли истинную тазовую конъюгату (переднезадний диаметр таза) и диагональную конъюгату (косой диаметр) у живого человека и на бальзамированных трупах. Было продемонстрировано, что при движении из положения лежа на спине в положение с максимальным выпрямлением тазобедренных суставов и туловища и возвратом в исходное положение, истинная конъюгата уменьшается на 1-1,3 см. Уменьшение конъюгаты связанно с описанной выше «нутацией» и ведет к увеличению нижней апертуры таза (то есть уменьшение верхней апертуры таза влечет за собой увеличение размера выхода из таза). Сходное исследование, посвященное изучению движений КПС и основанное на рентгенологической оценке истинной конъюгаты, было представлено Фон Шубертом (Von Schubert, 1929). Продемонстрировано уменьшение истинной конъюгаты на 0,5-0,7 см при переходе из горизонтального положения в вертикальное.
Учитывая незначительную подвижность КПС, Копш (Kopsch, 1940) предположил, что КПС занимает промежуточное положение между синартрозом и синовиальным соединением, а Грей предложил термин «амфиартроз», обозначающий, что в крестцово-подвздошном сочленении возможны только минимальные движения (Gray, 1938). В 1949 году Тестут и Латарже (Testut & Latarjet) дополнили описание крестцово-подвздошного сочленения, высказав предположение о том, что оно включает в себя подвижный вентральный компонент и оссифицированный дорсальный. Они назвали крестцово-подвздошное сочленение «диартро-амфиатрозом», то есть предложили считать его сочленением, обладающим свойствами как истинного сустава (синовиального соединения, или диартроза), так и неподвижного костного соединения (синартроза).
Учитывая хорошо развитые связки и неправильную форму суставных поверхностей, был сделан вывод о том, что обычно движения в крестцово-подвздошном сочленении отсутствуют (или крайне незначительны) и возможны только при беременности (Solonen, 1957). Чемберлен (Chamberlain, 1930) сообщал, что значительная подвижность крестцово-подвижного сочленения, наблюдающаяся при родах, может привести к его травме. Травмы КПС могут наблюдаться и при менструации, предполагается, что они связаны с ослаблением связочного аппарата за счет гормональных изменений. В контексте ограниченной подвижности Грей (Gray, 1938) предположил, что боль может быть вызвана небольшими движениями, приводящими к «столкновениям» и ударам соответствующих друг другу гребней и борозд КПС.
На протяжении 18 и 19 веков, а также в начале 20 века считалось, что в пожилом возрасте (как у мужчин, так и у женщин) подвижность КПС снижается за счет анкилоза (Solonen, 1957). Однако Смит и Джонс поставили под сомнение данную гипотезу. Они исследовали анатомические особенности нескольких сотен древних скелетов, найденных в Египте, в районе Асуанской плотины; признаки анкилоза КПС были обнаружены только у девяти из них (Smith & Jones, 1910).
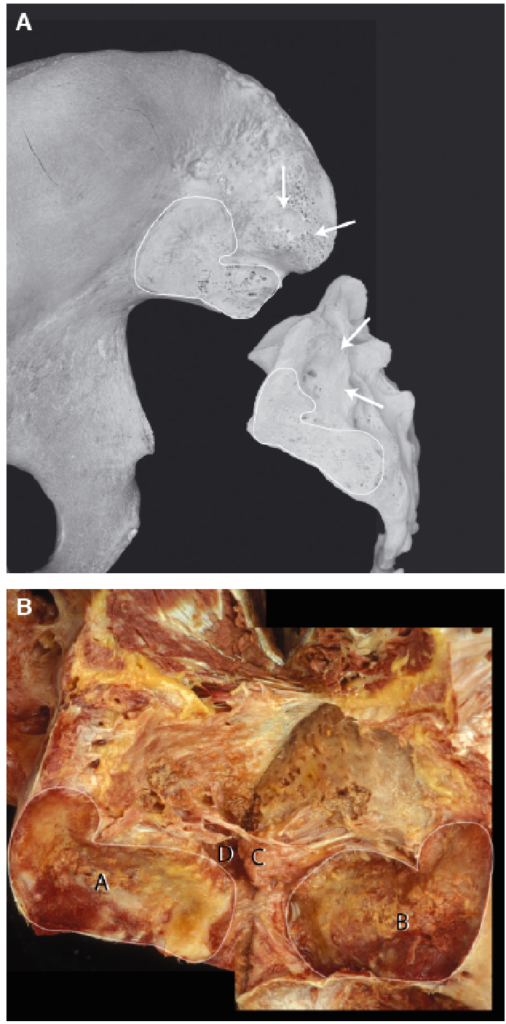 Рис. 1. (А) Изолированные крестец и подвздошная кость. На рисунке продемонстрирована индивидуальная вариабельность суставных («ушковидных») поверхностей крестца и подвздошной кости (непрерывная линия). Суставная поверхность подвздошной кости по форме более приближена к «С», чем суставная поверхность крестца, которая напоминает «L». Стрелками отмечено расположение вогнутой поверхности крестца и подвздошной бугристости, которая находится дорсальнее «ушковидной» части КПС (осевой сустав). (С разрешения из коллекции Виллард Каррейро, Willard Carreiro).
Рис. 1. (А) Изолированные крестец и подвздошная кость. На рисунке продемонстрирована индивидуальная вариабельность суставных («ушковидных») поверхностей крестца и подвздошной кости (непрерывная линия). Суставная поверхность подвздошной кости по форме более приближена к «С», чем суставная поверхность крестца, которая напоминает «L». Стрелками отмечено расположение вогнутой поверхности крестца и подвздошной бугристости, которая находится дорсальнее «ушковидной» части КПС (осевой сустав). (С разрешения из коллекции Виллард Каррейро, Willard Carreiro).
(В) Комплекс крестца и подвздошной кости. Полость КПС вскрыта сзади, рассечены все основные связки. (А) – вогнутая суставная поверхность крестца, (В) – соответствующая суставная поверхность подвздошной кости. (С) Подвздошная бугристость осевого сустава и (D) вогнутая поверхность крестца (осевой сустав), покрытая хрящом с неровной поверхностью. Обратите внимание на элементы межкостных связок (стрелки).
В начале 20 века крестцово-подвздошному сочленению уделялось большое внимание при изучении поясничной боли (ПБ) и тазовой боли (ТБ). Смертность во время беременности и родов была выше, чем в наши дни; проводились посмертные исследования. Так, было продемонстрировано, что у беременных женщин крестцово-подвздошное сочленение более подвижно, а количество суставной жидкости в КПС и симфизиальной жидкости увеличено (Brooke, 1924). Рентгенологические исследования показали, что при ПБ наблюдается увеличение подвижности симфиза и расширение его щели (исследования проводились до того, как стало известно о негативном влиянии рентгеновского излучения на беременных женщин) (Abramson et al., 1934). Абрамсон и соавт. (Abramson et al.) описали изменения КПС во время беременности и после родов. Помимо других методик, ученые использовали рентгеновские изображения для оценки подвижности таза у женщин, находящихся на 8 месяце беременности. Авторы разделили симптомы, связанные с болью, происходящей из лобкового симфиза, и болью, связанной с КПС; также была выделена боль, связанная с обеими структурами. Симптомы, связанные с КПС, локализовались ниже (боль преимущественно в области таза), наблюдалась локальная болезненность в области КПС. Кроме того, наблюдалась «утиная походка» и положительный признак Тренделенбурга (невозможность стабилизировать таз в горизонтальной плоскости), ассоциированные с дисфункцией КПС.
Важнейшие данные были получены Микстером и Барром (Mixter & Barr, 1934). Они продемонстрировали, что ишиалгия связана с грыжей межпозвоночного диска. Понимание того, что пролабирование диска может вызывать защемление нерва и иррадиирующую боль, привело к тому, что в медицинском сообществе перестали считать КПС основной причиной ишиалгии. Солонен, обследовав 6895 пациентов, страдающих болями в нижней части спины, сообщил, что только у 2-4% из них имеется патология КПС (Solonen, 1957). Интересно, что Солонен не обсуждал возможные кинематические взаимосвязи между заболеваниями КПС и патологией межпозвоночных дисков. Он считал, что, учитывая развитые связки КПС и предположительно неправильную форму суставных поверхностей, крестцово-подвздошное сочленение неподвижно, в лучшем случае в нем возможны минимальные движения; исключение – период беременности, когда подвижность КПС увеличивается.
1950-е годы, когда Солонен завершал свои тезисы о КПС, были важной эпохой в изучении позвоночника. Раньше исследования и методы лечения основывались на том, что источником болей в нижней части спины является крестцово-подвздошное сочленение. С середины 1930-х гг. по 1980-е гг. крестцово-подвздошному сочленению перестали уделять такое внимание – нарушение движений КПС больше не рассматривалось в качестве основной причины поясничной и тазовой боли, а крестцово-подвздошное сочленение считалось преимущественно неподвижным. Отчасти такая точка зрения была вызвана недоказанным утверждением Гормли, который заявил, что крестцово-подвздошное сочленение неподвижно, и поэтому боль в нижней части спины не может быть следствием патологии КПС (Ghormley, 1944). Однако Гарднер, основываясь на общих исследованиях суставов, сделал вывод о необходимости движений для развития и поддержания функций КПС (Gardner, 1950). Солонен утверждал, что до его работ значение повреждений КПС, травматических или структурных, недооценивалось. Он также считал, что, поскольку крестцово-подвздошное сочленение содержит все основные элементы, присущие суставу, то может являться источником субъективных ощущений и объективных симптомов.
Описанные выше разногласия требуют осторожного подхода к обзору истории изучения КПС. Например, Вейсл (Weisl, 1955) считал, что КПС состоит из двух мыщелков, образующих седловидный сустав. Модель Вейсла, правильность которой не подвергалась сомнению, повлияла на работы Солонена (Solonen, 1957). Солонен описал суставные поверхности КПС как «бугристые, с множеством небольших углублений». Он расценил данное явление как патологическое, несмотря на ранние работы (Brooke, 1924; Schuncke, 1938), в которых было описано отсутствие конгруэнтности суставных поверхностей КПС. Солонен пытался понять функции КПС, представляя крестец как простой клин между подвздошными костями (согласно модели Вейсла).
Анатомическое строение и развитие крестцово-подвздошного сочленения и связанных с ним тазовых структур
Крестцово-подвздошное сочленение – это специализированный сустав, обеспечивающий стабильную (но подвижную) опору для верхней половины тела. При прямохождении таз представляет собой основную платформу, на которой действуют три больших рычага (позвоночник и нижние конечности). Хорошо развитый тугой связочный аппарат и особенности архитектоники обуславливают ограниченную подвижность КПС. Крестцово-подвздошное сочленение принимает участие в движениях крестца, кроме того, движения крестца напрямую влияют на межпозвоночные диски и, вероятно, на суставы поясничного отдела позвоночника. Например, наклоны крестца вперед и назад (между подвздошными костями) оказывают влияние на суставы между позвонками L5-S1, и, вероятнее всего, на суставы более высоких отделов позвоночника (Vleeming & Stoeckart, 2007).
Помимо небольших движений КПС и симфиза внутри таза, существуют и более значительные движения таза как целостной платформы. Движения платформы таза на тазобедренных суставах относительно бедренной кости (сгибание и разгибание, то есть смещение таза вперед или назад), вращение и приведение/отведение оказывают значительное влияние на движения позвоночника, в особенности его поясничного отдела. Объединяя таз и бедро, сгибание и разгибание играют ключевую роль в поддержании лордозов и кифозов позвоночника (Vleeming & Stoeckart, 2007). Фасции, связки и мышцы соединяют (не)прилежащие позвонки и крестец. Поэтому движения, происходящие между крестцом и прилежащими позвонками, или движения, приводящие к внешней подвижности таза (наклоны), влияют друг на друга. Значительные силы действуют в области нижних межпозвоночных дисков. Угол между позвонком L5 и крестцом, направленный вперед, при нагрузке становится более острым, тогда как крестец еще больше «наклоняется» вперед. Соответственно, плотные передние продольные связки соединяют вентральные поверхности L5 и S1, создавая опору против дополнительной нагрузки (Vleeming & Stoeckart, 2007).
Считается, что КПС является важным элементом, смягчающим нагрузку при взаимодействиях «сила-движение» между туловищем и нижними конечностями. За счет этих соединений тазовый пояс не является жестким костным кольцом, которое легко ломается под действием больших сил, действующих на него как при травме, так и при выполнении многих функций прямохождения (Lovejoy, 1988). Анализ биомеханики походки демонстрирует, что КПС обеспечивает значительную «гибкость» сил, действующих внутри таза, и обеспечивает их эффективную передачу к позвоночнику и нижним конечностям, и наоборот (Lee & Vleeming, 2007). Недавно с помощью моделирования по методу конечных элементов было установлено, что разница длины ног в 1 см увеличивает нагрузку на КПС в пять раз (Kiapour et al., 2012).
Прямохождение привело к адаптационным изменениям таза человека в процессе эволюции. Например, увеличилось расстояние между подвздошными костями в сагиттальной плоскости, за счет чего оптимизировался латеральный участок прикрепления средней ягодичной мышцы (играет важную роль для стабилизации тазобедренного сустава). Кроме того, площадь прикрепления большой ягодичной мышцы значительно увеличилась, и сама мышцы изменилась – из относительно небольшой мышцы у шимпанзе она превратилась в одну из самых мощных мышц у человека. Таким образом, таз прямоходящего человека эволюционировал иначе, чем таз четвероного шимпанзе (Lovejoy, 1988, 2007).
К дополнительным эволюционным изменениям у человека относятся соединения между крестцом и подвздошными костями, образованные мышцами и связками. Например: (i) многораздельные мышцы каудальной области поясничного отдела позвоночника, прикрепляющиеся к крестцу и медиальным поверхностям подвздошных костей в их верхнем отделе; (ii) изменение расположения копчиковой и грушевидной мышц, а также большой ягодичной мышцы так, что они частично начинаются от крестца и крестцово-бугорных связок; (iii) обширные фиброзные соединения, соответствующие типичной анатомии КПС (межкостные связки, окружающие выступ подвздошной кости, выполняющий дорсальную впадину крестца сразу позади суставных поверхностей КПС); (iv) вентральные и дорсальные крестцово-подвздошные, крестцово-бугорные и крестцово-остистые связки между крестцом и поясничным отделом позвоночника (передние продольные связки); (v) прямые фиброзные соединения, такие как подвздошно-поясничные связки, соединяющие подвздошную кость и позвонки L4 и L5 (Lovejoy, 1988, 2007; Vleeming & Stoeckart, 2007).
Крестцово-подвздошное сочленение: эмбриогенез и рост
На 8 неделе внутриутробного развития в мезенхиме таза закладывается трехслойная структура (слои: первый, крестцовый хрящ; второй, подвздошный, хрящ; третий, промежуточный слой мезенхимы, содержит щель, из которой впоследствии образуется ранняя суставная полость). Из этой структуры будет развиваться крестцово-подвздошное сочленение (Schuncke, 1938). На 10 неделе в центральных и периферических отделах появляются полости (в других синовиальных соединениях образуется единственная центральная полость). Есть данные о том, что незначительные движения в суставе, происходящие in utero, оказывают влияние на формирование центральной полости КПС (Gardner, 1950); паралич нижней половины тела у новорожденных сопровождается аномалиями крестца и КПС (Brochner, 1962).
В полость сустава «врастают» фиброзные перегородки, как со стороны крестца, так и со стороны подвздошной кости. Перегородка со стороны подвздошной кости постепенно превращается в тонкий поперечный гребень на ее суставной поверхности. Фактически гребень разделяет хрящ на краниальную и каудальную части. На суставной поверхности хряща со стороны крестца перегородка сохраняется. Предполагается, что она исчезает в течение первого года жизни, сохраняясь лишь в редких случаях (Schuncke, 1938; Drachman & Sokoloffm 1966). Шункле (Schunkle, 1938) считал, что КПС обладает свойствами истинного сустава уже со 2 месяца внутриутробного развития, а образование суставной полости завершается к 7-8 месяцу. Анализ 200 препаратов позволил установить, что поверхности костей остаются гладкими до периода полового созревания. Затем появляются костные выступы и углубления, и поверхность приобретает характерный уникальный рельеф. Чаще всего выступы располагаются на подвздошной кости. Шункле (Schunkle, 1938) не расценивал эти костные неровности как «артроз».
В норме к 8 месяцу внутриутробного развития полость КПС практически завершает свое формирование. В это время легко определяется общий контур сустава, и сустав приобретает подвижность (Bowen & Cassidy, 1981). Синовиальная мембрана КПС развивается незадолго до рождения из мезенхимальной ткани, окружающей край эмбриональной центральной полости. Аналогичный феномен «позднего развития» характерен и для височно-нижнечелюстного сустава (Moffett, 1957) – еще один сустав, практически неподвижный до рождения. Во внутриутробном периоде крестец не является единым целым. Срастание пяти крестцовых позвонков начинается после рождения и завершается к 25-30 годам (Tondury, 1970).
Во внутриутробном периоде между суставными хрящами подвздошной кости и крестца имеются значительные отличия. Хрящ со стороны крестца белый и блестящий, тогда как со стороны подвздошной кости хрящ тусклый, испещрен бороздками (частично обусловленными неровностями подлежащей костной ткани). Исходно такие свойства хрящевой ткани, особенно со стороны подвздошной кости, ошибочно расценивались как дегенеративный артроз (Sashin, 1930; Bowen & Cassidy, 1981). Хрящ со стороны крестца в два-три раза толще, чем хрящ со стороны подвздошной кости (Sashin, 1930; Bowen & Cassidy, 1981). Микроскопическое строение хряща со стороны подвздошной кости соответствует фиброзной хрящевой ткани (Bowen & Cassidy, 1981), а хряща со стороны крестца – гиалиновой хрящевой ткани. Однако гистологический и биохимический анализы опровергли данное различие. Паквин и соавт. (Paquin et al., 1983) сделали вывод о том, что хрящ со стороны подвздошной кости представляет собой особую форму гиалинового хряща. Затем Кампен и Тиллман (Kampen & Tillman, 1998) сообщили, что суставная поверхность подвздошной кости состоит из волокнистой хрящевой ткани только в раннем детском возрасте, а с возрастом происходит ее превращение в гиалиновый хрящ.
Хрящ на подвздошной суставной поверхности менее гладкий, чем на крестцовой. Шероховатость подвздошного хряща появляется еще во внутриутробном периоде (Bowen & Cassidy, 1981). Впоследствии крестцовая суставная поверхность тоже становится шероховатой, однако данный процесс, в сравнении с подвздошной суставной поверхностью, замедлен (Brooke, 1924; Sashin, 1930; Schuncke, 1938; Dar & Hershkovitz, 2006). У взрослых хрящ на крестцовой суставной поверхности может достигать 4 мм в толщину. Толщина хряща подвздошной суставной поверхности не превышает 1-2 мм (Bowen & Cassidy, 1981; Kampen & Tillman, 1998), однако плотность клеток в нем больше (McLauchlan & Gardner, 2002). Субхондральная костная пластинка со стороны подвздошной кости толще, чем со стороны крестца (Kampen & Tillmann, 1998). Кроме того, пластинка утолщена со стороны верхнего и нижнего полюса сустава, а в центре суставной поверхности ее толщина минимальна (Putz & Muller-Gerbl, 1992). Подлежащая губчатая костная ткань более плотная со стороны подвздошной кости (McLauchlan & Gardner, 2002).
Предполагается, что щели в тонком хряще подвздошной суставной поверхности облегчают проникновение остеофитов (Resnick et al., 1975). Возможным подтверждением данной гипотезы является тот факт, что первичные патологические очаги при анкилозирующем спондилите (АС) возникают преимущественно со стороны подвздошной кости (Dihlmann, 1962; Brower, 1989; Muche et al., 2003). Вероятно, она в большей степени подвержена чрезмерным нагрузкам на сжатие, чем крестцовая суставная поверхность с более толстым хрящом.
В первые десять лет жизни капсула сустава состоит из двух слоев. Наружный, фиброзный слой образован плотной соединительной тканью, содержащей большое количество фибробластов, кровеносных сосудов и коллагеновых волокон. Внутренний слой – синовиальная мембрана (или «интима») – состоит из двух-трех слоев клеток. Синовиальные ворсинки могут проникать далеко вглубь сустава. У новорожденного общая геометрия КПС сходна с КПС четвероногих животных. Суставные поверхности КПС ориентированы так же, как и суставные поверхности дугоотростчатых суставов поясничного отдела позвоночника. Однако с того момента, как ребенок начинает ходить, анатомия суставов меняется (Solonen, 1957). Крестец увеличивается в латеральном направлении, и суставные поверхности приобретают более сложную форму. Кривизна суставных поверхностей приближается к норме для взрослого возраста и по форме напоминает пропеллер (Solonen, 1957). Сравнительные анатомические и палеонтологические исследования показали, что эти изменения вызваны механическими факторами (положение позвоночника, масса тела, нагрузка на бедренные кости, нагрузка лобкового симфиза на растяжение) (Solonen, 1957). Считается, что важнейшим фактором в процессе развития КПС являются вращательные (торсионные) движения подвздошной кости и крестца друг относительно друга (Solonen, 1957). Подвижность сустава можно продемонстрировать при ручном исследовании образцов, полученных в первые десять лет жизни (Brooke, 1924; Sashin, 1930; Schuncke, 1938; Bowen & Cassidy, 1981).
Общие половые различия в строении таза наблюдаются уже на четвертом месяце внутриутробного развития (Schuncke, 1938), однако в полной мере половой диморфизм проявляется во время полового созревания. У мужчин развитие КПС направлено на то, чтобы выдерживать большие нагрузки. Согласно Шунке (Schuncke, 1938), это достигается за счет утолщения связок и уменьшения подвижности. У женщин подвижность КПС сначала снижается (в возрасте около 14 лет), а затем, ближе к двадцати годам, снова увеличивается (Brooke, 1924). Необходимо отметить, что эти данные получены при посмертном изучении движений «внутри» таза. Особенности образцов и методологические трудности позволяют использовать полученные данные лишь в качестве общего руководства.
Наконец, недавние исследования продемонстрировали, что рост таза в ширину не заканчивается вместе с развитием скелета и окончанием продольного роста. После двадцати лет наблюдается четко выраженная корреляция между возрастом и шириной позвонка L4 и таза. В течение жизни ширина костного таза увеличивается более чем на 20 мм (Berger et al., 2011).
Костная анатомия таза и крестцово-подвздошного сочленения
Обычно крестцово-подвздошное сочленение образовано крестцовыми сегментами S1, S2 и S3, хотя у женщин S3 не всегда полностью входит в состав КПС (Vleeming & Stoeckart, 2007). Слияние крестцовых позвонков начинается после десятилетнего возраста (Scheuer & Black, 2000). Костная анатомия крайне вариабельна. Размер, форма и контуры костных структур у разных людей неодинаковы (Schuncke, 1938), а форма сустава у детей и взрослых значительно отличается (Bowen & Cassidy, 1981). Крестцовая суставная поверхность обычно вогнута, однако впереди, в центре суставной поверхности, часто присутствует внутрисуставной костный бугорок. Подвздошная суставная поверхность обычно выпуклая. Существует множество вариантов форм суставных поверхностей (Рисунки 1 и 2).
По данным, полученным на антропологической коллекции скелетов, составленной Хаманн-Тодд и Терри, срастание пятого поясничного позвонка с телом крестца (сакрализация) наблюдается у 6% взрослых американцев (Tague, 2009). Позвонки L5 и S1 могут соединяться в одной или нескольких точках – в области поперечных отростков, тел позвонков или дугоотростчатых суставов. У женщин при сакрализации ангуляция крестца становится меньше, также уменьшаются задний сагиттальный диаметр выхода из таза и ширина крестца (по сравнению с мужским тазом).
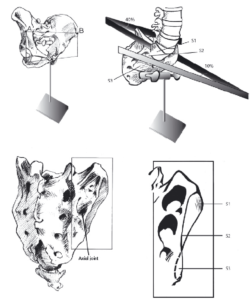 Рис. 2. (Слева вверху) Таз при положении человека стоя. Вид с вентролатеральной стороны. (Слева внизу) Дорсолатеральный вид крестца. Отмечено положение осевого сустава (axial joint), образованного меньшим углублением со стороны крестца и бугорком подвздошной кости, обычно имеющим больший размер. (Справа вверху) Различные углы на уровне S1-S3 между левой и правой ушковидными суставными поверхностями крестца. (Справа внизу) Правая ушковидная суставная поверхность крестца. За счет различных углов форма КПС у взрослых напоминает пропеллер. (С разрешения из коллекции Влиминг, Vleeming).
Рис. 2. (Слева вверху) Таз при положении человека стоя. Вид с вентролатеральной стороны. (Слева внизу) Дорсолатеральный вид крестца. Отмечено положение осевого сустава (axial joint), образованного меньшим углублением со стороны крестца и бугорком подвздошной кости, обычно имеющим больший размер. (Справа вверху) Различные углы на уровне S1-S3 между левой и правой ушковидными суставными поверхностями крестца. (Справа внизу) Правая ушковидная суставная поверхность крестца. За счет различных углов форма КПС у взрослых напоминает пропеллер. (С разрешения из коллекции Влиминг, Vleeming).
После рождения может произойти срастание крестца и копчика (Tague, 2011). Показано, что до пятидесятилетнего возраста частота срастания крестца и копчика у мужчин и женщин отличается незначительно (30% и 24%, соответственно). В возрастной группе 50-79 лет частота срастания крестца и копчика у женщин достигает 44%, у мужчин – 52%. Более чем у половины женщин слияние крестца и копчика сопровождается укорочением заднего сагиттального диаметра выхода из таза и заострением лобковой дуги; это может затруднить роды (Tague, 2011).
Как отмечалось ранее, у взрослых КПС имеет С-образную или L-образную конфигурацию (Рис. 1). Крестцово-подвздошное сочленение состоит из короткой краниальной и более длинной каудальной частей. Нижний отдел краниальной части и каудальная часть являются синовиальными, тогда как верхний отдел краниальной части имеет фиброзную структуру (Cole et al., 1996). КПС располагается косо, под углом к сагиттальной плоскости (Solonen, 1957; Bowen & Cassidy, 1981; Vleeming et al., 1990a). В положении стоя часть сустава, соответствующая S1, может располагаться практически вертикально, а его поверхность идет косо и сагиттально, немного смещаясь от краниолатерального положения к каудомедиальному (Dijkstra et al., 1989).
Поверхность КПС можно разделить на три части, приблизительно соответствующие трем элементам крестца (S1, S2, S3), которые участвуют в ее образовании. Из них часть S1 является наибольшей, часть S3 – наименьшей; обычно эти части называют верхней, средней и нижней, соответственно. Однако в положении стоя более корректными будут термины «вентральная, средняя и дорсальная», поскольку крестец наклонен вперед. Средний угол суставных поверхностей, вычисленный по 10 образцам крестца пожилых лиц (Dijkstra et al, 1989), составил 40º для S1, 25º для S2 и 10º для S3 (Solonen, 1957; Vleeming et al., 1992b). Это означает, что после полового созревания КПС приобретает синусоидальную форму или форму пропеллера; при этом дорсальная часть КПС (S3) ориентирована преимущественно в сагиттальной плоскости (Рис. 2; Dijkstra et al., 1989).
Переплетающиеся симметричные борозды и гребни (Bowen & Cassidy, 1981; Vlleming et al., 1990a,b), расположенные на суставных поверхностях крестцово-подвздошного сочленения, вносят максимальный вклад в трение сустава. Это увеличивает стабильность сустава против смещения (Vlleming et al., 1990a, 1992b). Крестец «замыкает» костное кольцо, обеспечивая стабильность таза. Крестец шире вверху, у основания, а также спереди – таким образом, крестец представляет собой «клин», расположенный между подвздошными костями (Vlleming et al., 1990а). Анатомическое строение крестца позволяет противостоять смещению, которое создается вертикальным сжатием (например, силой тяжести), а также силами со стороны позвоночника, направленными вперед (Abitbol, 1987b, Lovejoy, 1988, 2007; Aiello & Dean, 1990).
Половой диморфизм таза
Половой диморфизм таза прослеживается очень четко. Половые различия размеров таза наиболее заметны на двадцать втором месяце жизни, когда мужской таз становится больше, чем женский. Затем это отличие становится менее выраженным. Общие размеры таза (например, расстояние между гребнями подвздошных костей) у мужчин больше, чем у женщин. У мужчин суставная фасетка крестца с пятым поясничным позвонком занимает по ширине более трети основания крестца, у женщин – менее трети, поскольку женский крестец шире.
У женщин крестец более бугристый, его кривизна меньше, он больше отклонен назад. Мужской таз относительно узкий и длинный, гребни подвздошных костей располагаются выше. В целом у мужчин полость таза более длинная, имеет коническую форму, а у женщин она более короткая и цилиндрическая (Gray, 1973).
Для внутреннего строения сустава также характерен половой диморфизм. Брук (Brooke), проанализировав 55 препаратов таза мужчин разного возраста, показал, что в 88% случаев внутри сустава имеется костный бугорок, расположенный вентрально в центральной части суставной поверхности. Этот небольшой бугорок, покрытый хрящом, наблюдался уже с 14-летнего возраста. При этом у женщин данный бугорок встречался лишь в 15% случаев (проанализировано 95 препаратов таза), но мог присутствовать второй бугорок, расположенный дорсальнее первого, непосредственно за ним. При отсутствии бугорка вся суставная поверхность крестца вогнута. После десяти лет у женщин на подвздошной кости появляется углубление, околосуставная борозда, которая обычно отсутствует у мужчин. Эта небольшое, но выраженное углубление по отношению к подвздошной суставной поверхности располагается вентрокаудально. Вентральный конец борозды нередко ограничен выраженным костным краем. К нему прикрепляется часть передней стенки капсулы сустава (Brooke, 1924). Половые различия в развитии КПС могут привести к более высокой частоте смещений КПС у молодых женщин. Стоев и соавт. (Stoev et al., 2012) показали, что среди пациентов 10-20 лет (средний возраст 15,7 лет), страдающих от болей в нижней части спины, 77% – женского пола.
По некоторым данным, поверхность КПС у взрослых мужчин больше, чем у женщин (Ebraheim & Biyani, 2003). Возможно, это отражает увеличение биомеханической нагрузки, наблюдающееся у мужчин. Средняя площадь суставной поверхности КПС у женщин составляет, по разным данным, от 10,7 до 14,2 см2 (Miller et al., 1987; Ebraheim & Biyani, 2003) или до 18 см2 (Sashin, 1930), тогда как у мужчин площадь связочной поверхности составляет 22,3 см2 (Miller et al., 1987). Более того, Фишер и соавт. (Fisher et al., 1976), а также Бэкланд и Хансен (Backland & Hansen, 1984) показали, что размеры КПС варьируются как у одного человека (левый и правый КПС), так и у разных людей. Изометрическая сила в поясничном отделе у мужчин практически в два раза больше, чем у женщин (Graves et al., 1990). Таким образом, КПС мужчин должен передавать большие нагрузки. С данным наблюдением согласуется тот факт, что у мужчин анкилозирующий спондилит встречается в три раза чаще (Masi, 1992; Masi & Walsh, 2003).
Браун и Фишер (Braun & Fisher, 1982) связывали положение центра тяжести тела с функцией КПС и полом. Они предполагали, что смещение центра тяжести связано с изменением функции КПС. Стабильность крестцово-подвздошного сочленения снижается с увеличением расстояния до вертикальной линии, проходящей через центр тяжести тела. Это связано с увеличением крутящего момента – функции от плеча рычага.
С функциональной точки зрения разумно предположить, что большое расстояние между расчетной точкой вращений КПС и вертикальной линией, проходящей через центр тяжести, оказывает основное влияние на формирование специфической формы КПС. Некоторые авторы указывают на существование половых различий в положении центра тяжести. Предполагается, что у женщин вертикальная линия, идущая через центр тяжести тела, проходит сразу перед КПС или через него, тогда как у мужчин эта линия располагается вентральнее (Braune & Fisher, 1892; Tischauer et al., 1973; Bellamy et al., 1983). В результате плечо рычага у мужчин оказывается больше, и, соответственно, увеличивается нагрузка на суставы. Крестцово-подвздошное сочленение становится более прочным и менее подвижным (если, конечно, предполагаемые различия в локализации центра тяжести существуют). Сегодня наше обсуждение основывается на эмпирических оценках, для получения точных данных необходимы дальнейшие исследования. Помимо половых различий, описанных выше, несущая нагрузку поверхность КПС у женщин обычно меньше, а крестец расположен горизонтальнее (Derry, 1912; Brooke, 1924; Sashin, 1930; Schuncke, 1938; Solonen, 1957).
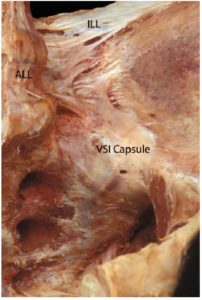 Рис. 3. Тонкая передняя стенка капсулы КПС (VSI capsule), вид спереди. Четко видны подвздошно-поясничные связки (ILL), а также передняя продольная связка позвоночника. (C разрешения из коллекции Виллард Каррейро, Willard Carreiro).
Рис. 3. Тонкая передняя стенка капсулы КПС (VSI capsule), вид спереди. Четко видны подвздошно-поясничные связки (ILL), а также передняя продольная связка позвоночника. (C разрешения из коллекции Виллард Каррейро, Willard Carreiro).
Как у мужчин, так и у женщин подвижность КПС в период от рождения до полового созревания уменьшается, однако затем, согласно Бруку, подвижность КПС у женщин временно увеличивается и достигает максимума к 25 годам (Brooke, 1924). У мужчин, особенно среднего и пожилого возраста, подвижность КПС остается невысокой. Более поздние исследования не полностью подтвердили гипотезу о возрастном уменьшении подвижности КПС. Подвижность таза у мужчин и женщин изучалась с помощью рентгенологического стерефотограмметрического анализа движений (РСА). Методика РСА позволяет измерить небольшие движения и является «золотым стандартом» для оценки подвижности в ортопедии (Kibsgård et al., 2012). В нескольких исследованиях Стурессон и соавт. (Sturesson et al., 1989, 1999, 2000a,b) применяли данную методику для оценки средней подвижности КПС вокруг сагиттальной оси у пациентов, страдающих тазовой болью. Как и предполагалось, средняя подвижность КПС у мужчин была на 40% ниже, чем у женщин. Однако с возрастом (до 50 лет) снижения общей подвижности ни у мужчин, ни у женщин не наблюдалось. Более того, с возрастом как у мужчин, так и у женщин отмечалось значимое увеличение подвижности сустава при выполнении проб «переход из положения лежа в положение сидя» и «переход из положения стоя в положение на животе с прогибом назад». Необходимо отметить, что большинство участников последних исследований были не старше 50 лет; возможно, это повлияло на результаты.
Половые различия подвижности симфиза анализировались в исследовании с участием 45 человек, не имевших каких-либо симптомов. Как для мужчин, так и для женщин использовалась методика Чемберлена «стояние на одной ноге» (Chamberlain, 1930). У мужчин средняя подвижность симфиза составила 1,4 мм, у нерожавших женщин – 1,6 мм. У многорожавших женщин подвижность симфиза достигала 3,1 мм (Garras et al., 2008). Увеличенная подвижность женского крестцово-подвздошного сочленения может иметь анатомические корреляты. Так, у женщин поверхности КПС обычно сглажены, что увеличивает подвижность сустава. Кроме того, у мужчин подлобковый угол составляет 50-82º, тогда как у женщин он является практически прямым (Bertino, 2000). Увеличенная подвижность тазового кольца наблюдается у женщин после полового созревания – это физиологическое явление, необходимое для нормальных родов.
Во время беременности происходит ослабление фиброзного аппарата КПС под действием релаксина, а также относительный симфизиолиз. Оба фактора приводят к увеличению подвижности КПС. В свою очередь, увеличение подвижности может привести к тазовой боли (Bonnaire & Bue, 1899; Brooke, 1924; Hisaw, 1925; Von Schubert, 1929; Chamberlain, 1930; Borell & Fernstrom, 1957). В относительно недавних работах использовались различные методы, включая посмертный анализ движений и рентгенологическое исследование. Однако детальная методология анализа движений часто отсутствует. Расхождение суставных поверхностей измерялось вручную, после тракции таза, или с помощью оценки истинной конъюгаты (измерение увеличенного «наклона» КПС).
В более современных исследованиях Дамен и соавт. (Damen et al., 2001) описана взаимосвязь между ассиметричным ослаблением связочного аппарата крестцово-подвздошного сочленения у женщин и выраженностью жалоб. Ассиметричное ослабление связочного аппарата, произошедшее во время беременности, в три раза увеличивало риск тазовых болей средней или тяжелой степени в послеродовом периоде. Согласно Европейским руководствам, тазовая боль является особой формой боли в нижней части спины (Vleeming et al., 2008). С учетом половых различий очевидно, что женщины имеют наибольший риск развития тазовой боли. Тазовая боль обычно связана с беременностью, травмой, артритом и/или остеоартрозом. От тазовой боли страдают около 20% беременных женщин. Факторы риска тазовой боли во время беременности – наличие в анамнезе болей в нижней части спины или травмы таза (Vleeming et al., 2008).
Связки, поддерживающие крестцово-подвздошное сочленение
Капсула КПС прикреплена по краю суставных поверхностей. Кроме того, в состав связочного аппарата (Palastanga et al., 1998) входят многочисленные мощные связки: вентральные, дорсальные и межкостные (Soames, 1995). Короткие и длинные дорсальные крестцово-подвздошные связки соответствуют межкостным связкам. Длинная дорсальная крестцово-подвздошная связка, начинающаяся от задней верхней подвздошной ости, располагается наиболее поверхностно и дорсально (Vleeming et al., 1996). Крестцово-бугорные, крестцово-остистые и подвздошно-поясничные связки – это мощные связки, дополнительно укрепляющие КПС (Palastanga et al., 1998). Более того, подвздошно-поясничные связки соединены с дорсальной и вентральной крестцово-подвздошными поперечными связками (Pool-Goudzwaard et al., 2001). Они играют важную роль, увеличивая стабильность сустава с помощью «силового смыкания» (обсуждается далее).
Вентральный отдел сустава
Верхний отдел капсулы сустава является частью подвздошно-поясничной связки, вытянутой в каудальном направлении (пояснично-крестцовый тяж). Передняя стенка капсулы (который также называют передней крестцово-подвздошной связкой) состоит из гладкого слоя плотной соединительной ткани, натянутого между вентральными поверхностями крыла крестца и подвздошной кости (Рис. 3). Каудальная граница вентральной подвздошно-крестцовой капсулы плавно переходит в краниальный участок крестцово-остистой связки. Между большой поясничной мышцей и краниальной точкой прикрепления внутренней запирательной мышцы вентральная подвздошно-крестцовая связка прилежит близко к пояснично-крестцовому стволу (волокна L4-L5) и запирательному нерву. Большая поясничная мышца располагается непосредственно перед КПС, вблизи нее проходят крупные сосуды (подвздошная артерия и вена).
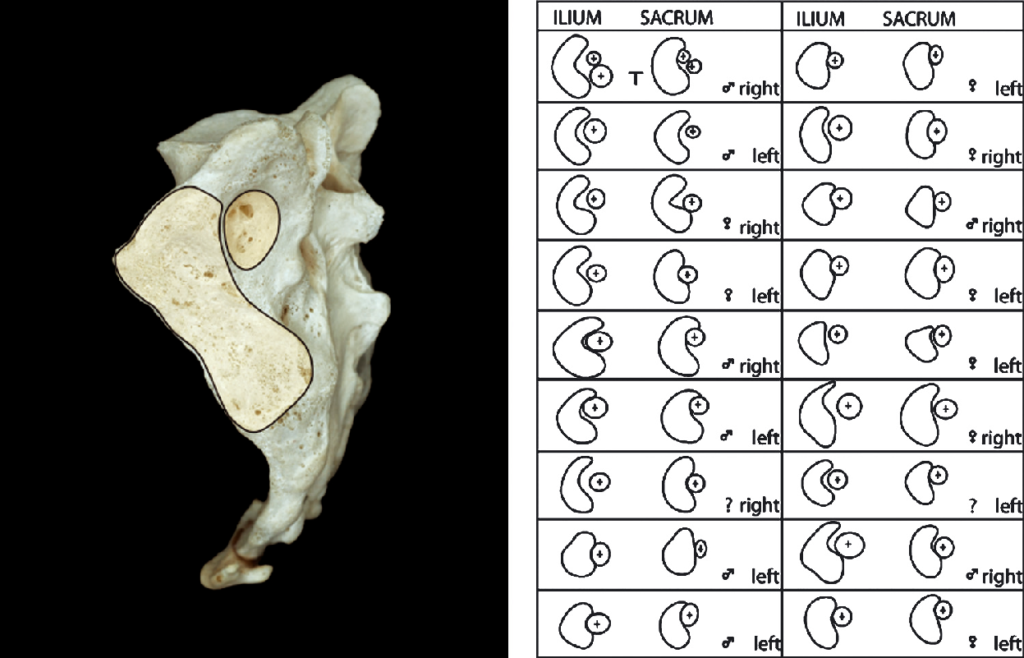 Рис. 4. Различия в геометрии суставных (ушковидных) поверхностей и осевой области. Под соответствующими номерами представлены правый и левый КПС. Обращает на себя внимание выраженная внутрииндивидуальная и межиндивидуальная вариабельность (перепечатано с разрешения, Backland & Hansen, 1984).
Рис. 4. Различия в геометрии суставных (ушковидных) поверхностей и осевой области. Под соответствующими номерами представлены правый и левый КПС. Обращает на себя внимание выраженная внутрииндивидуальная и межиндивидуальная вариабельность (перепечатано с разрешения, Backland & Hansen, 1984).
Ilium – подвздошная кость
Sacrum – крестец
Left – левый
Right – правый
Вентральный отдел капсулы КПС относительно тонкий и часто имеет дефекты, через которые суставная жидкость попадает в окружающие структуры. При анализе 76 суставов (введение контраста и визуализация) оказалось, что в 61% случаев введенный контраст поступает в окружающие ткани (Fortin et al., 1999a). Примечательно, что контраст обнаруживался в вентральной области, в непосредственной близости от пояснично-крестцового сплетения, а также попадал в дорсальные крестцовые отверстия, где мог соприкасаться с дорсальным крестцовым сплетением (Fortin et al., 1999b). Эти данные помогают объяснить результаты Индал и соавт. (Indahl et al., 1999). Индал и соавт. показали, что у свиней стимуляция биполярными проволочными электродами вентрального отдела капсулы КПС вызывает сокращение большой ягодичной мышцы и квадратной мышцы поясницы. Вероятно, прямая стимуляция дорсальных отделов капсулы КПС вызывает ответ глубоких медиальных пучков многораздельных мышц, лежащих латеральнее остистого отростка L5, за счет тесного контакта дорсальных крестцовых ветвей с межкостными связками (Willard et al., 1998; McGrath & Zhang, 2005).
Межкостные связки и добавочные крестцово-подвздошные сочленения
Добавочные КПС были описаны как внекапсулярные фиброзно-хрящевые соединения, служащие для биомеханического укрепления. Троттер исследовал 958 скелетов человека и сделал вывод, что в них присутствуют одно или более добавочных КПС (Trotter, 1964). Приблизительно в 50% случаев эти «добавочные суставы» обнаруживались с обеих сторон, на уровне второго крестцового отверстия. Остается неясным, что означает термин «добавочные», и какие анатомические особенности соединения позволили автору назвать описанное соединение суставом. В данном исследовании не указано, покрыты ли «дополнительные суставы» хрящом.
О наличии внесуставных КПС сообщали многие авторы, но первыми их детальную характеристику представили Бэклэнд и Хансен (Backland & Hansen, 1984). «Главный» из дополнительных КПС они описали как межкостную часть крестцово-подвздошного сочленения. Добавочный КПС был назван «аксиальной частью крестцово-подвздошного сочленения»; он окружен выступающими межкостными связками, лежащими дорсальнее основной ушковидной поверхности синовиального КПС. Добавочный КПС назван «аксиальной частью» в связи с тем, что через него предположительно проходит ось КПС, относительно которой совершаются «кивательные» движения (нутация и контрнутация). Аксиальный (осевой) сустав имеет более выраженную выпуклую подвздошную бугристость со стороны подвздошной кости и меньшее углубление со стороны крестца, бугристость и впадина практически неконгруэнтны. Во многих препаратах выпуклый элемент подвздошной кости слишком велик для углубления со стороны крестца, однако наличие подвздошной пластинки из фиброзно-хрящевой ткани несколько увеличивает конгруэнтность (Рис. 1-3, Backland & Hansen, 1984). Бэклэнд и Хансен классифицировали различия, имеющиеся у одного человека и между разными людьми, с помощью системы координат (Рис.4). Поскольку авторы отметили наличие хряща, они сделали вывод о том, что и в аксиальном суставе движения возможны. Однако, если ось КПС, относительно которой совершаются «кивательные» движения, проходит через аксиальный сустав, хрящ может выполнять функцию уменьшения трения.
Крупная межкостная крестцово-подвздошная связка является наиболее мощной из всех компонентов связочного аппарата КПС. Она окружает аксиальный сустав и заполняет пространство, расположенное дорсально и краниально от синовиальной части сочленения; кроме того, она обеспечивает разнонаправленную структурную стабильность. Крестцово-подвздошная связка характеризуется самой большой площадью прикрепления и имеет наибольший объем из всех связок КПС, вне зависимости от пола (Steinke et al., 2010). Межкостная крестцово-подвздошная связка у женщин больше, чем у мужчин. При этом у мужчин более выражены передние и задние крестцово-подвздошные связки (Steinke et al., 2010). На подвижность КПС влияет преимущественно задняя крестцово-подвздошная связка, передняя крестцово-подвздошная связка оказывает меньшее влияние на движения в суставе (Vahras et al., 1995). Аксиальный сустав может быть полностью или частично облитерирован; согласно различным авторам, он классифицируется как амфиатроз (Gerlach & Lierse, 1992), симфиз (Puhakka et al., 2004) или синдесмоз (Soames, 1995).
Эхара и соавт. (Ehara et al., 1988) с помощью компьютерной томографии (КТ) наблюдали аксиальный сустав не более чем у 13 из 100 обследованных. Они сообщали, что межкостный сустав может присутствовать при рождении и быть истинным синовиальным соединением, но он может присутствовать и в постнатальном периоде, являясь при этом фиброзно-хрящевым. Однако межкостную область КПС крайне сложно визуализировать при КТ (Dijkstra et al., 1989). Неправильные костные контуры, выраженный связочный аппарат и значительная межиндивидуальная вариабельность затрудняют доступ к «аксиальному» суставу. Между крестцом и подвздошной костью располагается воронкообразный комплекс межкостных связок – конус, вершина которого прикреплена к крестцу. В центре конуса лежит гладкий хрящ с подвздошной стороны аксиального сустава. Сложности при установлении точной границы между связочным аппаратом и хрящом не позволяют полностью подтвердить анатомические координаты, предложенные Бэклэнд и Хансен. Тем не менее, их морфологические данные хорошо обоснованы (Vleeming et al., 1990). Аксиальный сустав требует дальнейшего изучения, однако ось вращения КПС, по данным современных кинематических исследований, располагается вблизи межкостных связок или внутри них (Egund et al., 1978; Sturesson et al., 1989).
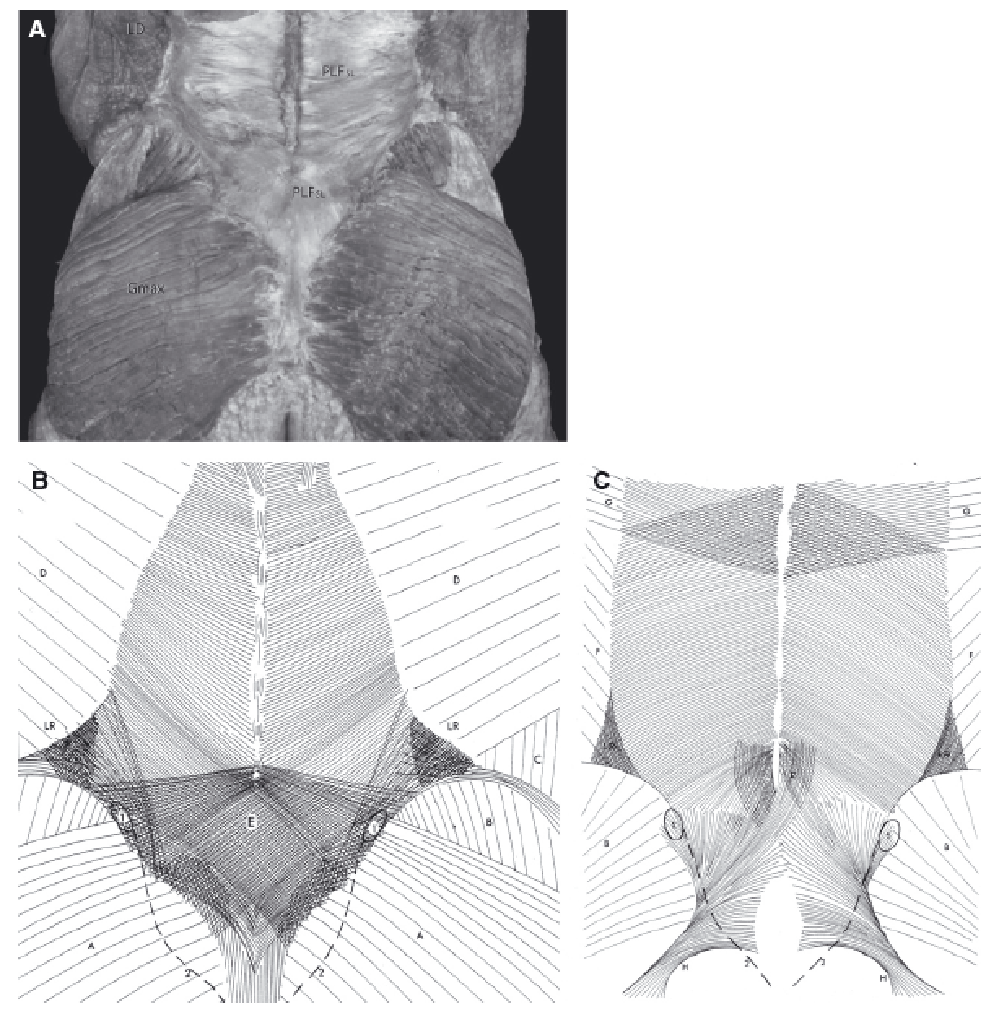 Рис. 5. (А) Пояснично-тазовая область со стороны спины. Поверхностная фасция удалена. Поверхностная пластинка задней поясничной фасции отмечена как “PLFsl”. Обратите внимание на толщину и форму фасции над крестцом – она является составной частью сложной пояснично-грудной фасции. Gmax – большая ягодичная мышца; PLFsl – поверхностная пластинка задней поясничной фасции. (Рисунок из коллекции Виллард Каррейро (Willard Carreiro), печатается с разрешения). (В) Поверхностная пластинка задней поясничной фасции. Обратите внимание на специфические участки повышенной плотности над позвонками L4-L5 и крестцом. А, фасция большой ягодичной мышцы; В, фасция средней ягодичной мышцы; С, фасция наружной косой мышцы живота; D, фасция широчайшей мышцы спины; 1, уплотнение фасциальной пластинки над задней верхней подвздошной остью; 2, крестцовый гребень; LR, уплотнение пластинки над латеральным швом, распространяющееся в различных направлениях. Латеральный шов представляет собой соединение поперечных мышц живота и внутренних косых мышц, располагается под широчайшей мышцей спины. (Перепечатано из работы Vleeming et al., 1995, с разрешения Spine). (C) Глубокая пластинка задней поясничной фасции. Обратите внимание на общее направление волокон глубокой пластинки относительно поверхностной (А). Глубокая пластинка. В, фасция средней ягодичной мышцы; Е, соединения между глубокой пластинкой и подлежащим апоневрозом мышцы, выпрямляющей позвоночник, и многораздельных мышц. Обратите внимание на специфические участки глубокой пластинки, имеющие повышенную плотность и расположенные над позвонками L4-L5, а также покрывающие крестец и многораздельные мышцы в нижней поясничной области. Каудальная часть глубокой пластинки сливается с подвздошно-бугорными связками; F, фасция внутренней косой мышцы живота; G, фасция нижней задней зубчатой мышцы; H, крестцово-бугорные связки; 1, задняя верхняя подвздошная ось; 2, крестцовый гребень; LR, латеральный шов, образованный апоневрозами внутренней косой мышцы и поперечной мышцы живота, объединяющихся в глубокую пластинку. (Перепечатано из работы Vleeming et al., 1995, с разрешения Spine).
Рис. 5. (А) Пояснично-тазовая область со стороны спины. Поверхностная фасция удалена. Поверхностная пластинка задней поясничной фасции отмечена как “PLFsl”. Обратите внимание на толщину и форму фасции над крестцом – она является составной частью сложной пояснично-грудной фасции. Gmax – большая ягодичная мышца; PLFsl – поверхностная пластинка задней поясничной фасции. (Рисунок из коллекции Виллард Каррейро (Willard Carreiro), печатается с разрешения). (В) Поверхностная пластинка задней поясничной фасции. Обратите внимание на специфические участки повышенной плотности над позвонками L4-L5 и крестцом. А, фасция большой ягодичной мышцы; В, фасция средней ягодичной мышцы; С, фасция наружной косой мышцы живота; D, фасция широчайшей мышцы спины; 1, уплотнение фасциальной пластинки над задней верхней подвздошной остью; 2, крестцовый гребень; LR, уплотнение пластинки над латеральным швом, распространяющееся в различных направлениях. Латеральный шов представляет собой соединение поперечных мышц живота и внутренних косых мышц, располагается под широчайшей мышцей спины. (Перепечатано из работы Vleeming et al., 1995, с разрешения Spine). (C) Глубокая пластинка задней поясничной фасции. Обратите внимание на общее направление волокон глубокой пластинки относительно поверхностной (А). Глубокая пластинка. В, фасция средней ягодичной мышцы; Е, соединения между глубокой пластинкой и подлежащим апоневрозом мышцы, выпрямляющей позвоночник, и многораздельных мышц. Обратите внимание на специфические участки глубокой пластинки, имеющие повышенную плотность и расположенные над позвонками L4-L5, а также покрывающие крестец и многораздельные мышцы в нижней поясничной области. Каудальная часть глубокой пластинки сливается с подвздошно-бугорными связками; F, фасция внутренней косой мышцы живота; G, фасция нижней задней зубчатой мышцы; H, крестцово-бугорные связки; 1, задняя верхняя подвздошная ось; 2, крестцовый гребень; LR, латеральный шов, образованный апоневрозами внутренней косой мышцы и поперечной мышцы живота, объединяющихся в глубокую пластинку. (Перепечатано из работы Vleeming et al., 1995, с разрешения Spine).
Дорсальный отдел сустава
В пояснично-тазовой области, непосредственно под кожей, лежат поверхностная и глубокая пластинки заднего слоя пояснично-грудной фасции (PLF; Vleeming et al., 1995). На уровне крестца пояснично-грудная фасция плотно сращена с апоневрозом мышцы, выпрямляющей позвоночник, и апоневрозом многораздельных мышц. Каудальная часть мышцы, выпрямляющей позвоночник (поясничные части подвздошно-реберных мышц и грудная часть длиннейшей мышцы), называется крестцово-остистой мышцей; более глубокие многораздельные мышцы поясничной области лежат непосредственно под апоневрозом. Сокращения этих мышц вызывают натяжение комплекса поверхностной и глубокой пластинок задней поясничной фасции, рыхлой соединительной ткани и сухожильных апоневрозов (Рис. 5; Vleeming & Willard, 2010). Поверхностная часть задней поясничной фасции частично переходит в ягодичную фасцию, покрывающую большую ягодичную мышцу, и сливается с краниальными мышечными волокнами данной мышцы. Таким образом, крестец между медиальным гребнем и латеральным краем покрыт плотным комплексом тканей (Рис. 6А-С; Johnston & Willis, 1944).
При пальпации верхней части крестца латеральнее остистых отростков, этот комплекс структур может создавать ощущение твердой кости. Комплекс плотных фасций и сухожильных структур, окружающих многораздельные и крестцово-остистые мышцы, может быть ошибочно принят за крестец.
Мышца, выпрямляющая позвоночник, и большая ягодичная мышца – это функционально независимые структуры, управляющие силами, приложенными к крестцу и подвздошной кости. Мышца, выпрямляющая позвоночник, и многораздельные мышцы наклоняют крестец (ведут в нутацию), при этом отдельные пучки этих мышц прикрепляются к медиальной части подвздошного гребня. Большая ягодичная мышца, прикрепляющаяся к крестцу, отклоняется его латерально, к подвздошной кости (Рис. 6; Vleeming, 1990). Большая ягодичная мышца прочно соединена и практически слита с крестцово-бугорными и крестцово-остистыми связками. Эти связки становятся видны только после удаления большой ягодичной мышцы (Vleeming et al., 1989a).
Связочный аппарат дорсального отдела КПС более сложен, чем связочный аппарат вентральной части. В дорсальном отделе имеются две группы связок, поверхностные и глубокие. Дорсальные связки КПС начинаются от медиального и латерального крестцовых гребней, идут диагонально и вверх, пересекая крестцовую бороздку, и прикрепляются к задней верхней подвздошной ости. Рассматривая все дорсальные связки одновременно, можно заметить разнонаправленные пересекающиеся волокна, «прижимающие» крестец к подвздошной кости.
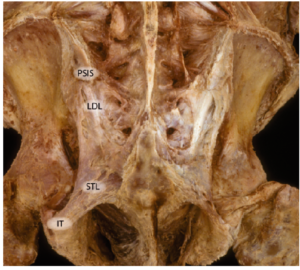 Рис. 6. Пояснично-крестцовый отдел позвоночника, вид со спины. Удалены многораздельные мышцы. На рисунке обозначены следующие анатомические образования: задняя верхняя подвздошная ость (PSIS), длинная дорсальная крестцово-подвздошная связка (LDL), седалищный бугор (IT) и крестцово-бугорные связки (STL), отходящие от седалищного бугра вверх и медиально. (С разрешения, из коллекции Виллард Каррейро, Willard Carreiro).
Рис. 6. Пояснично-крестцовый отдел позвоночника, вид со спины. Удалены многораздельные мышцы. На рисунке обозначены следующие анатомические образования: задняя верхняя подвздошная ость (PSIS), длинная дорсальная крестцово-подвздошная связка (LDL), седалищный бугор (IT) и крестцово-бугорные связки (STL), отходящие от седалищного бугра вверх и медиально. (С разрешения, из коллекции Виллард Каррейро, Willard Carreiro).
Показано, что тонкая дорсальная фасция грушевидной мышцы переходит в крестцово-бугорную связку (Рис. 7; Vleeming et al., 1989a). В данном исследовании было также обнаружено, что в двух из 23 рассмотренных случаев дорсальная фасция грушевидной мышцы с обеих сторон переходила в апоневроз и не соединялась с крестцово-бугорной связкой. Кроме того, среди 23 проанализированных образцов у пяти женщин и одного мужчины двуглавая мышца бедра с обеих сторон исходила из крестцово-бугорной связки, не соединяясь напрямую с седалищным бугром. Еще в пяти препаратах двуглавая мышца бедра с одной стороны частично соединялась с соответствующей крестцово-бугорной связкой и седалищным бугром. В этих случаях двуглавая мышца бедра натягивала связку и, таким образом, укрепляла КПС (Vleeming et al., 1989a). Баркер и соавт. (Barker et al., 2004) подтвердили полученные данные и отметили, что в свежих (не забальзамированных) образцах полуперепончатая и полусухожильная мышцы могут оказывать аналогичное действие.
Для того чтобы обеспечить сбалансированную передачу механической энергии из одного участка организма в другой, суставы и энтезы построены из ткани, обладающей разными вязкоупругими свойствами (Biermann, 1957; Knese & Biermann, 1958). Важно, что энтезы часто включают в себя костные бугристости, являющиеся местами прикрепления многих мышц. Примерами могут служить седалищный бугор и крестцово-бугорные связки, соединяющиеся с длинной головкой двуглавой мышцы бедра, полуперепончатой и полусухожильными мышцами (снизу) и большой ягодичной, грушевидной и многораздельными мышцами поясничного отдела (сверху) (Soames, 1995). Такое прикрепление мышц и связок создает кинетическую цепь, непосредственно участвующую в передачи нагрузки и механических сил от позвоночника и крестца на нижние конечности (Vleeming et al., 1996). В приведенном выше примере мощная крестцово-бугорная связка и сопутствующая ей крестцово-остистая связка присоединяются к длинной дорсальной крестцово-подвздошной связке и стабилизируют КПС. Крестцово-бугорная и крестцово-остистые связки ограничивают нутацию крестца (наклон вперед) (Sashin, 1930; Vleeming et al., 1989b), тогда как длинная дорсальная крестцово-подвздошная связка ограничивает контрнутацию (наклон назад) (Vleeming et al., 1996). Кинетическая цепь мышц, прикрепляющихся к седалищному бугру и крестцово-бугорной связке, влияет на баланс между двумя противоположными движениями. Это утверждение поддержано исследованиями, в которых оценивалось влияние сокращения мышц из данной кинематической цепи на жесткость КПС (van Wingerden et al., 2004).
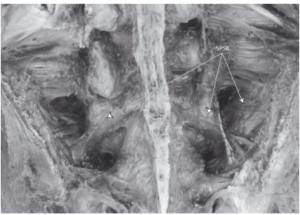 Рис. 7. Глубокие связки дорсального отдела КПС, вид со спины. Удалена фасция, мышцы и крестцово-бугорные связки. Короткие задние крестцово-подвздошные связки обозначены “SPSIL”. (С разрешения, из коллекции Виллард Каррейро, Willard Carreiro).
Рис. 7. Глубокие связки дорсального отдела КПС, вид со спины. Удалена фасция, мышцы и крестцово-бугорные связки. Короткие задние крестцово-подвздошные связки обозначены “SPSIL”. (С разрешения, из коллекции Виллард Каррейро, Willard Carreiro).
Длинная дорсальная крестцово-подвздошная связка пальпируется каудальнее задней верхней подвздошной ости, сразу позади нее, и ощущается как костная структура (Рис. 7). Она представляет особый интерес, поскольку женщины, предъявляющие во время беременности жалобы на пояснично-тазовую боль, часто ощущают болезненность именно в пределах данной связки (Fortin et al., 1994a; Vleeming et al., 1996, 2002; Ronchetti et al., 2008). Боль в этой области типична и для мужчин. Длинная дорсальная крестцово-подвздошная связка расположена наиболее поверхностно (из всех связок КПС), поэтому она хорошо приспособлена к «зеркальному» асимметричному стрессу со стороны КПС. Краниально данная связка прикрепляется к задней верхней подвздошной ости и прилежащей части подвздошной кости, каудально – к латеральному гребню и бугорку поперечного отростка третьего и четвертого сегментов крестца (Vleeming et al. 1996; Moore et al. 2010). Латерально длинная дорсальная крестцово-подвздошная связка идет в направлении задней верхней подвздошной ости и составляет от 15 до 30 мм. Длина связки, измеренная между задней верхней подвздошной остью и третьим и четвертым сегментами крестца, составляет от 42 до 75 мм. Сквозь длинную дорсальную крестцово-подвздошную связку проходят дорсальные ветви S2 (96%), S3 (100%) и S4 (59%), очень редко – S1 (4%; Willard et al. 1998; McGrath & Zhang, 2005). Латеральная часть связки продолжается волокнами крестцово-бугорной связки, проходя между седалищным бугром и подвздошной костью. Наблюдается выраженная вариабельность волокон длинной дорсальной крестцово-бугорной связки, соединенных с глубокой пластинкой пояснично-грудной фасции, апоневрозом мышцы, выпрямляющей позвоночник, и многораздельных мышц. При контрнутации связка натягивается, при нутации ослабляется (Vleeming et al. 1996). В рамках конечно-элементного анализа была создана трехмерная реконструкция КТ-изображений связок КПС; показано, что длинная дорсальная крестцово-подвздошная связка является одним из основных факторов, ограничивающих контрнутацию. Авторы предположили, что избыточное ослабление КПС может привести к наклону назад и нарастающим болям в области длинной дорсальной крестцово-подвздошной связки (Eichenseer et al. 2011).
Нутация КПС становится менее выраженной при сглаживании поясничного лордоза; усиление лордоза оказывает обратное действие (Weisl, 1955; Egund et al. 1978; Lavignolle et al. 1983; Walheim, 1984; Sturesson et al. 1989; Vleeming et al. 1992b). Уменьшение и усиление лордоза позвоночника происходит преимущественно за счет «внешних» движений таза в тазобедренных суставах (Vleeming & Stoeckart, 2007). Ослаблению длинной дорсальной крестцово-подвздошной связки противодействуют КПС и мышца, выпрямляющая позвоночник. Боль, локализованная в пределах данной связки, может (помимо других заболеваний) свидетельствовать об устойчивой контрнутации крестца. О дорсальной крестцово-подвздошной связке не следует забывать при обследовании пациентов, страдающих болями нижней части спины, в особенности тазовыми болями (Vleeming et al. 1996). Натяжение связки может изменяться под влиянием различных структур даже при артродезе КПС (Vleeming et al. 1996). Крестцово-бугорная связка, в отличие от дорсальной крестцово-подвздошной связки, натягивается при нутации. Она также подвергается повышенному воздействию (в виде натяжения) со стороны двуглавой мышцы бедра и/или большой ягодичной мышцы (Рис. 7). После того как мышца, выпрямляющая позвоночник, и ее фиброзное влагалище отделены от связок, соединенных с ними, на медиальной стороне дорсальной крестцово-подвздошной связки становятся заметными множественные прерывистые волокна плотной соединительной ткани. Эти короткие задние связки КПС начинаются на промежуточном и латеральном крестцовом гребне и прикрепляются к неровной тазово-крестцовой поверхности подвздошной кости (Рис. 8). Межпоперечные связки присутствуют и в пояснично-крестцовом отделе, хотя обычно их изображают только в поясничной области; они с трудом могут быть отделены от задних коротких связок.
Подвздошно-поясничная связка
Массивная веерообразная сложная связка начинается латеральнее поперечных отростков двух нижних поясничных позвонков и достигает подвздошного гребня и капсулы КПС (Рис. 4). Обычно эту структуру называют подвздошно-поясничной связкой. Однако ее отдельные элементы были переименованы в пояснично-крестцовую связку (Pool-Goudzwaard et al. 2003), а вся структура стала называться пояснично-подвздошно-крестцовой связкой (Hanson & Sonesson, 1994; Hanson et al. 1998; Hanson & Sorensen, 2000). Ранее считалось, что подвздошно-поясничная связка развивается из нижнего края квадратной мышцы поясницы в возрасте 10-20 лет (Luk et al. 1986). Однако затем эта гипотеза была опровергнута – показано, что подвздошно-поясничная связка присутствует у плода уже на 11-15 неделе внутриутробного развития (Uhthoff, 1993; Hanson & Sonesson, 1994).
Анатомия подвздошно-поясничной связки описывается по-разному. Так, Капанджи (Kapandji, 1974) выделяет верхний и нижний пучки, а также непостоянный крестцовый пучок, располагающийся под нижним. О’Рахилли (Gardner et al. 1975) описывает передний, верхний и нижний пучки, тогда как Богдак и Туоми (Bogduk & Twomey, 1991) – передний, задний, верхний, нижний и вертикальный отделы подвздошно-поясничной связки. В исследовании, основанном на изучении 100 образцов, было выделено всего две части связки – передняя и задняя (Hanson & Sonesson, 1994), что впоследствии подтвердили Хаммер и соавт. (Hammer et al. 2010). В другом исследовании авторы выделяли дорсальный, вентральный, крестцово-подвздошный и пояснично-крестцовый пучки (Pool-Goudzwaard et al. 2003).
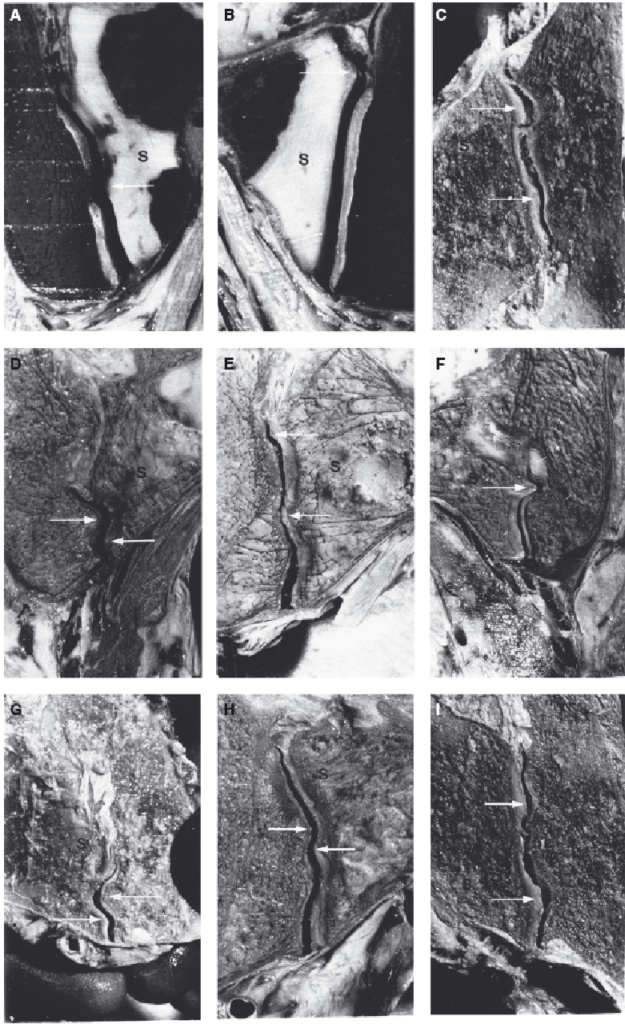 Рис. 8. Фронтальные срезы крестцово-подвздошного сустава (КПС), бальзамированный труп мужчины. Буквой S обозначена крестцовая часть КПС. (А) и (В) – сустав мальчика 12 лет; (С)-(I) – сустав человека старше 60 лет. Стрелки указывают на соответствующие друг другу выступы и углубления. Они покрыты неповрежденным хрящом, что было подтверждено при вскрытии суставной полости (С разрешения, из коллекции Влиминг, Vleeming).
Рис. 8. Фронтальные срезы крестцово-подвздошного сустава (КПС), бальзамированный труп мужчины. Буквой S обозначена крестцовая часть КПС. (А) и (В) – сустав мальчика 12 лет; (С)-(I) – сустав человека старше 60 лет. Стрелки указывают на соответствующие друг другу выступы и углубления. Они покрыты неповрежденным хрящом, что было подтверждено при вскрытии суставной полости (С разрешения, из коллекции Влиминг, Vleeming).
Как форма, так и размер отдельных фасциальных пучков широко вариабельны, однако в верхних отделах они всегда переплетаются с межпоперечными связками поясничных позвонков. В нижних отделах фасциальные пучки вплетаются в переднюю и заднюю стенки капсулы КПС, латерально они прикрепляются к подвздошному гребню (Willard, 2007).
В ряде случаев подвздошно-поясничная связка начинается от поперечных отростков L4 и L5 (Pool-Goudzwaard et al. 2003; Standing, 2005; Willard, 2007); это противоречит данным о том, что связка прикрепляется только к L5 (Hanson & Sonesson, 1994). Туго натянутые пучки подвздошно-поясничной связки образуют «чехол» вокруг корешков L4 и L5, который может сдавливать нервные волокна (Briggs & Chandraraj, 1995). После первых десяти лет жизни начинается жировое перерождение подвзодшно-поясничной связки, в редких случаях она может окостеневать (Lapadula et al. 1991).
Основная функция подвздошно-поясничной связки – ограничение подвижности пояснично-крестцового соединения, особенно при боковом наклоне (Leong et al. 1987; Chow et al. 1989; Yamamoto et al. 1990). В «сутулом» положении связка также натягивается, однако в этом случае натяжении ослабляется за счет сокращения многораздельных мышц или мышцы, выпрямляющей позвоночник (Snijders et al. 2008). После двустороннего рассечения подвздошно-поясничной связки амплитуда поворота вокруг оси позвоночника увеличивается на 18%, разгибания – на 20%, сгибания – на 23%, наклона в сторону – на 29% (Yamamoto et al. 1990). Таким образом, одна из функций связки – стабилизация позвоночника на «платформе» крестца. В других работах описано влияние подвздошно-поясничной связки на стабильность КПС. Эксперименты с пересечением связок показали, что связки (в особенности их вентральные части) могут ограничивать сагиттальные движения КПС (Pool-Goudzwaard et al. 2003). Единственный факт, объясняющий данное явление – обширная площадь прикрепления связок к подвздошной кости. За счет перечисленных выше соединений мышц и связок движения крестца относительно подвздошных костей (и наоборот) действуют на сустав между L5 и S1, а также на сочленения между вышележащими поясничными позвонками. Таким образом, анатомические и функциональные нарушения таза или поясничного отдела позвоночника взаимно влияют друг на друга.
Иннервация крестцово-подвздошного сочленения
Клинические данные свидетельствуют, что КПС участвует в патогенезе боли в нижней части спины (Wyke & Jayson, 1976; Beal, 1982; Bernard & Kirkaldy-Willis, 1987; Kirkaldy-Willis & Burton, 1992; Fortin et al. 1994a,b, 1999a; Bogduk, 1995; Daum, 1995; Schwarzer et al. 1995; Borenstein, 1996), однако иннервации КПС посвящено лишь несколько исследований. Есть данные о том, что КПС получает иннервацию от передних ветвей в пояснично-тазовой области (Ikeda, 1991); однако эти данные не подтверждены. Напротив, многие авторы описывают, что КПС иннервируется небольшими волокнами, отходящими от задних ветвей. Брэдли обнаружил пять тонких веточек, иннервирующих сустав на уровне от L5 до S3 (Bradley, 1974), а Гроуб описал волокна, отходящие от задних ветвей S1-S4. Виллард и соавт. (Willard et al. 1998) наблюдали небольшие веточки, отходящие от соединительной ветви L5, а также S1 и S2, и направляющиеся к границам сустава. МакГрат и Чжанг (McGrath & Zhang, 2005) описывали в околосуставных связках тонкие волокна, происходящие из S2-S4, реже из S1. В 2012 г. Пател и соавт. сообщили об успешном купировании боли в КПС с помощью пересечения основной дорсальной ветви L5 и боковых веточек дорсальных крестцовых ветвей с S1 по S3 (Patel et al. 2012). При помощи метода двойных антител было показано, что у крыс аксоны некоторых нейронов ганглия заднего корешка (уровень L1-L6) дихотомически ветвятся (Umimura et al. 2012). Эти аксоны отдают веточки к КПС и многораздельным мышцам, что объясняет возможный механизм иррадиации боли в нижнюю часть спины.
В крестцово-подвздошном сочленении присутствуют, помимо инкапсулированных нервных окончаний, миелинизированные и немиелинизированные волокна (Grob et al. 1995). Многие аксоны имеют диаметр 0,2 – 2,5 мм, то есть относятся к волокнам группы IV (C-волокна) или, возможно, к наиболее тонким волокнам группы III (А-дельта) (Ikeda, 1991). Электрофизиологические исследования на аксонах кошки, иннервирующих КПС, показали, что большинство волокон обладают высоким порогом возбудимости и относятся к группе III (Sakamoto et al. 2001). В хряще с обеих сторон были обнаружены волокна, содержащие субстанцию Р и полипептид, родственный гену кальцитонина; однако данные волокна практически отсутствовали в субхондральной костной ткани (Szadek et al. 2008, 2010). Аксоны такого размера и с подобными физиологическими свойствами обычно ассоциированы с восприятием боли; вероятно, что и в области КПС они выполняют ноцицептивную функцию.
В одном из исследований было показано, что небольшие волокна вступают в КПС вдоль его медиальной и нижней границ (использовались методы общих срезов и рентгеновской визуализации маленьких металлических проводников, введенных в латеральные ветви дорсального крестцового сплетения). Были получены доказательства того, что у отдельных пациентов данные волокна связаны с болью в нижней части спины (Yin et al. 2003). Из проведенных исследований очевидно, что внешняя граница сустава также получает иннервацию (как минимум от задней основной ветви нижнего поясничного и верхнего крестцового сегментов).
Патология крестцово-подвздошного сочленения
Анкилоз долго считался основным заболеванием, связанным с крестцово-подвздошным сочленением. Брук (Brooke, 1924) изучал анкилоз у мужчин старшего среднего и пожилого возраста. К 50 годам в нескольких участках вокруг КПС обычно появлялись околосуставные остеофиты. У мужчин они чаще располагались вокруг краниального конца подвздошного отдела сустава, у женщин – вокруг вентрокаудального. Брук заключил, что анкилоз КПС больше характерен для мужчин, чем для женщин (вокруг КПС у мужчин часто располагались внесуставные бугорки). Так, в 37% из 105 препаратов КПС мужчин разного возраста был обнаружен полный внесуставной анкилоз. У женщин разного возраста (105 препаратов КПС) признаки анкилоза практически отсутствовали. Согласно Бруку, прогрессирующая дегенерация хряща может проявляться образованием локальных соединений внутри хрящевой ткани. Однако в последующих исследованиях были получены значительно меньшие цифры частоты анкилоза у пожилых мужчин (Stewart, 1984; Dar & Hershkovitz, 2006). Возможно, это связано с тем, что Брук анализировал лиц, живших до 1925 года, и нельзя исключить влияние на их скелет факторов внешней среды и образа жизни. Остается неясным, в какой степени описанный анкилоз у мужчин был вызван около- или внутрисуставной патологией.
На 38 препаратах из исследования Брука было показано, что анкилоз КПС напрямую влияет на подвижность пояснично-крестцового отдела. В 81% случаев (из 38 случаев анкилоза) наблюдалась увеличенная подвижность сочленения между L5 и крестцом; с другой стороны, в 19% случаев имелся сопутствующий пояснично-крестцовый анкилоз (Brooke, 1924). На основании данных исследований был сделан вывод о том, что анкилоз КПС редко встречается как у мужчин, так и у женщин до 50 лет. Наконец, анкилоз КПС может развиться в результате анкилозирующего спондилита (<1% взрослых), при этом в процесс вовлекается позвоночник (Brooke, 1924).
В другом исследовании (Sashin, 1930) анализировались препараты КПС мужчин и женщин (старше 60 лет, всего 51 препарат). Локальные или общие патологические изменения КПС (остеофиты) наблюдались у мужчин в 82% случаев, у женщин – в 30% случаев. Мак Дональд и Хант (McDonald & Hunt, 1952) наблюдали истинный внутрисуставной анкилоз не более чем в двух из 59 препаратов (3%); анализ 88 рентгеновских снимков лиц старше 50 лет, не страдающих болью в нижней части спины, продемонстрировал, что суставные и подсуставные эрозии КПС присутствовали в 6% случаев (Cohen et al. 1967). Кайява, цитируемый в работе Солонен (Solonen, 1957), наблюдал пациентов, у которых нагрузка на тазобедренные суставы в течение длительного периода времени отсутствовала или была минимальной. Был сделан вывод о том, что частота анкилоза КПС напрямую связана со снижением нагрузки на сустав, особенно если период уменьшения нагрузки приходится на подростковый возраст.
Ресник и соавт. (Resnick et al. 1975) на аутопсийном материале проводили рентгенологические и патоморфологические исследования крестцово-подвздошного сочленения 46 мужчин и женщин; ученые выделяли около- и внутрисуставной артроз. Околосуставной артроз был выявлен у одного человека младше 50 лет (2%). В четырех препаратах (9%) наблюдался истинный внутрисуставной анкилоз, следствие патологических дегенеративных процессов при АС (болезнь Бехтерева). Околосуставной анкилоз отмечался в 24% случаев. У пожилых лиц изменения хряща были связаны преимущественно с остеоартрозом; с возрастом наблюдалось сужение суставной щели. В возрасте 50-70 лет щель обычно имеет ширину 0,1 – 0,2 см, старше 70 лет – от 0 до 0,1 см (Resnick et al. 1975). Следует отметить, что при обзорных рентгенограммах ширина суставной щели обычно недооценивается в связи с избыточной проекцией синусоидальной формы КПС (Dijkstra et al. 1989).
Различия экспериментальных данных об остеофитах, артрозе и анкилозе частично обусловлены отсутствием четких критериев. Было предложено отделять различные аспекты патологических процессов, ведущих к анкилозу (около- или внутрисуставной остеофитоз и/или наличие остеофитов II типа, или остеофитов, которые полностью блокируют сустав и вызывают истинное сращение суставных поверхностей) (Resnick et al. 1975). Дегенеративный околосуставной остеофитоз может привести к неподвижности КПС; его необходимо дифференцировать от редко встречающегося внутрисуставного анкилоза, связанного с АС. Внутрисуставной анкилоз является редкой находкой при остеоартрозе даже у лиц пожилого возраста и при выраженных рентгенологических изменениях (Resnick et al. 1975).
Частичный анкилоз (коллагеновый анкилоз, а не оссификация КПС) является отдельным состоянием (Resnick et al. 1975). Постоянное воздействие избыточных сил сжатия и жесткость крестца и КПС при анкилозирующем спондилите вносят свой вклад в наиболее ранние воспалительные изменения подвздошной кости и крестца (Dihlmann, 1980; Ahlstrom et al. 1990; Jurriaans & Friedman, 1997; Masi et al. 2007). Они также обуславливают прогрессирование болезни на поздних стадиях, то есть внутрисуставное сращение костей (Resnick et al. 1975; Dihlmann, 1980; Jurriaans & Friedman, 1997). Кроме того, измененные динамические усилия могут приводить к более выраженной деформации при растяжении связок и мест прикрепления сухожилий к костным структурам крестца и позвоночника. Это ведет к характерным энтезопатическим нарушениям (Ball, 1971; Benjamin & McGonagle, 2001). Усиленная передача нагрузки в системе позвоночник-таз приводит к избыточному воздействию и давлению на суставы нижних конечностей и отчасти обуславливает их типичное поражение при АС (Masi et al. 2007).
Стюарт (Stewart, 1984) изучал расовые и половые различия в структуре таза (n=1986). Особое внимание уделялось различиям между около- и внутрисуставным анкилозом. Следуя более ранним работам (Brooke, 1924; Sashin, 1930; Schuncke, 1938), Стюарт показал, что наиболее важные возрастные изменения КПС происходят в подвздошной кости, что впоследствии подтвердили другие авторы (Dar & Hershkovitz, 2006). Кроме того, Стюарт обнаружил, что как около-, так и внутрисуставные остеофиты у женщин образуются реже, чем у мужчин. У мужчин остеофиты особенно активно формируются в краниальном отделе сустава. Кроме того, энтезопатическая кальцинация и остеофиты являются следствием сил напряжения – аналогично синдесмофитам при АС (Benjamin & McGonagle, 2001).
Существуют численные данные по анкилозу у женщин, представленные без разделения около- и внутрисуставных причин (Stewart, 1984). При анализе таза европейских женщин (n=227) анкилоз наблюдался в 4% случаев, при этом в двух из них процесс был односторонним. Среди женщин американского и африканского (негроидного) происхождения (n=267) анкилоз встречался в 3% случаев и всегда был односторонним. Стюарт утверждает, что (редкие) остеофиты – возможная причина анкилоза у женщин – могут быть обусловлены внутрисуставным кровотечением во время беременности, усиленным за счет растяжения связок. Имеются также данные по анкилозу у мужчин. Так, анализ таза белых американцев (n=347) показал, что частота анкилоза составляет 11,2%, в 7,2% случаев процесс является односторонним, в 4% – двусторонним. Среди афроамериканцев (n=241) распространенность анкилоза составила 24,9% (15,8% – односторонний, 9,1% – двусторонний). Данные, полученные при исследовании африканцев, значительно отличались. Анкилоз КПС был выявлен лишь у 8,6% мужчин (n=335), 3,6% – случаи одностороннего анкилоза, 5% – двусторонний анкилоз (Stewart, 1984).
Основываясь на цитируемых выше исследованиях, очевидно, что частота анкилоза намного ниже, чем считалось ранее, и внутрисуставной анкилоз встречается редко (Brooke, 1924; Sashin, 1930; Stewart, 1984). Данный вывод поддержан работами Дар и Гершковитц (Dar & Hershkovitz, 2006), проанализировавших большое количество разнообразных образцов таза. «Закрытие» полости КПС (остеофитоз) наблюдалось у 12,27% мужчин и 1,38% женщин. У мужчин в 97,5% случаев процесс был внесуставным, тогда как у женщин, наоборот, преобладали внутрисуставные изменения. Для изучения этого феномена анализировали КТ-изображения (n=81), полученные in vivo. Было показано, что у мужчин (38 человек) «закрытие» полости КПС отмечается в 34,2% случаев, у женщин – всего в 2,3%. Авторы отметили, что столь высокие показатели для мужчин неудивительны и обусловлены средним возрастом участников исследования (69,9 лет; Dar & Hershkovitz, 2006). Проведенные исследования позволили прийти к выводу, что остеофиты подвздошной кости определяют половые характеристики таза, создавая «мостики», частично или полностью заполняющие полость КПС. Данное явление характерно для мужского скелета (Dar & Hershkovitz, 2006). Работы Стюарта и Дар представили убедительные доказательства того, что внесуставной анкилоз обычно начинается с подвздошной кости; он редко встречается у женщин и не характерен для мужчин старшей возрастной группы (Vleeming et al. 1992b). Кроме того, у женщин для «закрытия» полости КПС более характерно вовлечение в процесс области, прилежащей к дугообразной линии.
В другом исследовании анализировались бальзамированные и не бальзамированные препараты таза женщин (n=24) и мужчин (n=13) разных возрастных групп (Vleeming et al. 1992b). Анкилоз наблюдался в двух препаратах мужского таза (в одном случае анкилоз был внутрисуставным); оба препарата принадлежали мужчинам старше 60 лет (Vleeming et al. 1990a, 1992b). Было показано, что даже в старшем возрасте (> 72 лет) амплитуда комбинированных движений КПС (нутации и контрнутации) составляет до 4º; в норме движения данных суставов не превышают 2º. КПС с наименьшей подвижностью характеризовался выраженными рентгенологическими признаками артроза. Таким образом, внутрисуставной анкилоз КПС является исключением, а не правилом, даже в старших возрастных группах (Vleeming et al. 1992b).
Движение играет важную роль в поддержании здоровья сустава. Сужение полости КПС или ее облитерация часто встречаются при параплегии. Однако документированные случаи полного срастания костей (аналогично АС) практически отсутствуют (Wright et al. 1965; Khan & Kushner, 1979). Считается, что движения туловища – необходимое условие поддержания целостности КПС; отсутствие движений при параплегии может нарушить структурную целостность сустава (Khan & Kushner, 1979).
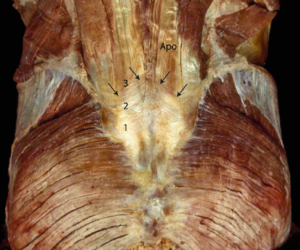 Рис. 9. Анатомические структуры, расположенные над пояснично-крестцовым отделом позвоночника. Поверхностная пластинка задней поясничной фасции (PLF) (1). Задняя поясничная фасция рассечена в точке (2) – так, что видна ее глубокая пластинка. Глубокая пластинка рассечена (2), видны многораздельные мышцы и апоневротическое сухожилие мышцы, выпрямляющей позвоночник (АРО). (С разрешения из коллекции Виллард Каррейро, Willard Carreiro).
Рис. 9. Анатомические структуры, расположенные над пояснично-крестцовым отделом позвоночника. Поверхностная пластинка задней поясничной фасции (PLF) (1). Задняя поясничная фасция рассечена в точке (2) – так, что видна ее глубокая пластинка. Глубокая пластинка рассечена (2), видны многораздельные мышцы и апоневротическое сухожилие мышцы, выпрямляющей позвоночник (АРО). (С разрешения из коллекции Виллард Каррейро, Willard Carreiro).
Возможные механизмы анкилоза и артроза крестцово-подвздошного сочленения
Для описания КПС в литературе используются такие термины, как «атротический процесс»; они не являются общепринятыми и утвержденными. В учебниках и руководствах могут встречаться следующие предложения: «…крестцово-подвздошное сочленение (истинный сустав) у взрослых часто подвергается патологическим изменениям. У многих мужчин старше 30 лет, и практически у всех мужчин после 50 лет наблюдается анкилоз сустава» (Hollinshead, 1969). Эта фраза основана на неверной интерпретации анатомических данных. Если описанные макроскопические возрастные изменения хотя бы частично являются адаптивными, возникает вопрос – сохраняется ли в пожилом возрасте подвижность КПС?
Какими являются макроскопические изменения ушковидных поверхностей, функциональными адаптационными (как описано выше) или патологическими? Этот вопрос неоднократно поднимался в сериях анатомических и биомеханических исследований (Vleeming et al. 1990a,b). Исследования проводились на фронтальных срезах бальзамированных образцов. Учитывались различные неровности на суставных поверхностях КПС – текстура хряща, свойства соответствующих друг другу выступов и борозд. Во всех препаратах выступы присутствовали как со стороны подвздошной кости, так и со стороны крестца; в их образовании участвовали и кость, и хрящ. Каждому выступу на противоположной суставной поверхности соответствовало углубление. Неодинаковые размеры и неправильная форма выступов и углублений приводили к тому, что форма КПС на передней и задней поверхности среза значительно отличалась (вплоть до семимиллиметровых различий в толщине). Примечательно, что выступы и углубления имеются и в молодом возрасте – так, они наблюдались у мальчика 12 лет, хотя и были очень маленькими (Рис. 9). В целом, видимые на фронтальных срезах выступы и углубления у молодых женщин были менее выражены, чем у лиц старшей возрастной группы. Грубая текстура, а также выступы и углубления усиливают трение и, таким образом, увеличивают стабильность КПС (Vleeming et al. 1990a,b).
Другие исследования показали, что самые высокие коэффициенты трения суставных поверхностей характерны для образцов КПС с наиболее выраженными выступами и углублениями. Согласно биомеханическим расчетам, на стабильность КПС влияет как высокий коэффициент трения, так и увеличенный угол клина крестца (Vleeming et al. 1990a,b). Три длинных рычага, туловище и нижние конечности, непосредственно воздействуют на таз и КПС. Предполагается, что во время роста, до достижения стабильной массы тела, через эти рычаги действует увеличенная сила. За счет изменений направления и величины сил происходят динамические изменения КПС (Vleeming et al. 1990b).
Изменяющиеся в период полового созревания силы приводят к появлению неровностей на ушковидных поверхностях КПС: изгиб суставных поверхностей, более выраженная текстура хряща, симметричные выступы и углубления, которые обычно покрыты типичной хрящевой тканью (как описано для пренатального периода). Макроскопические изменения КПС (грубая текстура хряща, появление симметричных выступов и углублений) имеются уже во внутриутробном периоде, в течение жизни они становятся более выраженными (Bowen & Cassidy, 1981). Изменения суставных поверхностей представляют собой функциональные адаптации к стабильности, вызванные, возможно, увеличением массы тела (особенно после полового созревания). Предполагается, что все перечисленные свойства связаны с прямохождением; они создают высокий коэффициент трения и увеличивают стабильность сустава против «сдвига». Как следствие, для поддержания верхней половины тела требуется меньшая сила мышц и связочного аппарата (Vleeming et al. 1990a).
Для оценки патологических изменений структуры КПС было проведено анатомическое и рентгенологическое исследование с использованием стандартной и комплексной томографии (Dijkstra et al. 1989). Авторы сделали вывод о том, при выявлении структурных изменений сустава важно детально знать его индивидуальную конфигурацию. За счет сложной синусоидальной формы дорсальный отдел сустава при томографии визуализируется во фронтальной проекции, а средний и вентральный отделы – в косой. У 56 пациентов, направленных в специализированное ревматологическое отделение с диагнозом анкилозирующий спондилит, было исследовано 72 КПС. По данным обзорной рентгенографии неизмененными были признаны всего шесть суставов; по данным компьютерной томографии – пять. Однако при анализе косых и объединенных срезов число неизмененных суставов составило 31. Для создания искусственного эрозивного повреждения КПС использовалась модель таза, сделанная из глины. Обзорная рентгенография не выявляла эрозии, тогда как при компьютерной томографии визуализировалось нечеткое светлое пятно. Эрозия глубиной 2 мм была ясно видна лишь при томографии с косыми срезами. Таким образом, показано, что детальный анализ КПС возможен лишь при использовании косых срезов (КТ или магнитно-резонансная томография; Dijkstra et al. 1989; Puhakka et al. 2003).
Возрастные структурные изменения КПС и их влияние на подвижность сустава изучались на бальзамированных образцах КПС пожилых людей (Vleeming et al. 1992b). Полученные данные коррелировали с результатами рентгенографии. В сагиттальной проекции было продемонстрировано вентральное и дорсальное вращение крестца относительно подвздошных костей. Таким образом, подтверждается предположение о том, что даже в старшей возрастной группе возможны небольшие движения в крестцово-подвздошном сочленении, и анкилоз КПС не является нормой (Bakland & Hansen, 1984; Vleeming et al. 1992b). В последующем исследовании были также продемонстрированы внутрииндивидуальные различия в подвижности КПС. Это подтверждает гипотезу о том, что асимметрия формы и функций КПС – норма (Vleeming et al. 1992b). Более того, предполагается, что подвижность и некоторые рентгенологические особенности взаимосвязаны. Так, артроз КПС или прилежащих межпозвоночных соединений, в сочетании с выраженными выступами и углублениями на суставных поверхностях КПС, ассоциирован с ограничением его подвижности.
Возможно, что АС связан не только с воспалительными процессами (Masi et al. 2011). Клинические, эпидемиологические и генетические факторы, а также характер течения болезни свидетельствуют, что в этиологию АС вносят вклад индивидуальные факторы риска и предрасположенности. Общие предрасполагающие факторы, которые обуславливают начало заболевания в подростковом или молодом возрасте, чаще у мужчин, едины для всех воспалительных ревматических заболеваний. Однако данные факторы могут влиять на биомеханические и структурные различия между полами, взаимодействуя с естественными изменениями опорно-двигательного аппарата, которые происходят в течение жизни. Кроме того, все эти факторы могут воздействовать друг на друга за счет генетических полиморфизмов популяции, касающихся миофасциальной стабилизации позвоночника. В детстве опорно-двигательный аппарат более гибкий, по сравнению с периодом полового созревания и молодым возрастом. Гипотеза врожденно повышенного миофасциального тонуса, который выражается в виде хронически избыточной силы замыкания (особенно в пояснично-крестцовой области), отражает базовые биомеханические принципы функционирования организма, основы тканевой реактивности и патологии. В этом случае предполагаемые физические механизмы взаимодействуют с известными иммунобиологическими путями. Возможно, что структурные биомеханические процессы и тканевые реакции предшествуют запуску патологических каскадов АС. Однако эти процессы практически не изучены и требуют более критической оценки. Исследования, посвященные сочетанию биомеханических процессов и тканевых реакций, обещают улучшить понимание того, как начинается и развивается АС. Возможно, комбинированные процессы позволят лучше объяснить характерные для АС энтезопатические и воспалительные изменения (Masi et al. 2011).
Изучение движений в крестцово-подвздошном сочленении
У двуногих КПС является «ключом», через который силы передаются от туловища к нижним конечностям и обратно (Lovejoy, 1988; Aiello & Dean, 1990). При различных нагрузках необходима стабилизация как собственных координированных движений таза, осуществляемых относительно бедренных костей, так и контролируемой подвижности КПС (Vleeming et al. 1990a,b; Vleeming & Stoeckart, 2007). Многие исследователи предпринимали попытки моделирования функции КПС, изучая его основные параметры смещения. Обычное допущение данных исследований состоит в том, что увеличение нагрузки на крестец ведет к наклону проксимального отдела крестца вентрально, при этом дорсальные связки натягиваются, и дорсальные отделы подвздошных костей сближаются (Meyer, 1878; Albee, 1909; Kopsch, 1940; Shipp & Haggart, 1950; Solonen, 1957). Действительно, Вайсль (Weisl, 1955) продемонстрировал подвижность КПС in vivo, используя боковые рентгенограммы. Он пользовался терминами «нутация» и «контрнутация», отражающими комбинированное вращательно-поступательное движение. Под «нутацией» подразумевается наклон крестца относительно подвздошных костей и, наоборот, в зависимости от поясничного лордоза; «контрнутация» ослабляет лордоз. Вайсль отметил, что расстояние между конечными точками составляет 6 мм, тогда как рассчитанная ошибка измерения не превышает 3 мм.рт.ст. Аналогичные результаты были получены в исследовании Колахис и соавт. (Colachis et al. 1963), которые вводили в подвздошные кости специальные стержни. При этом перемещение составило 5 мм.
Чемберлен (Chamberlain, 1930) способствовал развитию рентгенологического метода для оценки стабильности таза. Рентгенограммы в прямой проекции выполнялись в положении стоя на одной ноге, вторая нога свободная. Критерием патологической подвижности, по Чемберлену, является смещение лобковой кости вперед более чем на 2 см. Штайнер и соавт. (Stainer et al. 1977) отметили, что патологическим значением следует считать 4 мм и более. Однако, поскольку угол лобкового симфиза составляет 45° относительно фронтальной плоскости, измерения в переднезаднем направлении занижают его истинную подвижность (Walheim et al. 1984).
Уолхейм и соавт. (Wallheim et al. 1984) также измеряли подвижность лобковой кости в области симфиза. В лобковый симфиз вводились два стержня, с которых производилась непрерывная электромеханическая регистрация его движений. Тесты проводились на четырех забальзамированных трупах. Кроме того, под местной анестезией стержни были имплантированы 14 молодым добровольцам, шести мужчинам в возрасте 21-27 лет, шести нерожавшим и трем многорожавшим женщинам. Участников исследования просили согнуть ногу в тазобедренном суставе (90º) и максимально отвести ее. Также регистрация движений симфиза осуществлялась при ходьбе. Было показано, что кости симфиза во время ходьбы смещаются вертикально. Среднее смещение составило 1 мм у мужчин и 1,3 мм у женщин, с максимумом 3,1 мм у одной из многорожавших женщин (Walheim et al. 1984). Повороты симфиза вокруг поперечной оси не превышали 2º, между мужчинами и женщинами имелись небольшие различия. Средний поворот составил <0,3-0,8º, что намного ниже значений, представленных Питкин (Pitkin, 1947) – 5,5º. В исследовании Питкин методы регистрации были неточны; данные, полученные Уолхейм, считаются более надежными. Уолхейм и соавт. (Walheim et al. 1984) сообщают об ошибках измерения <0,0005 мм. Повороты симфиза вокруг идеализированной сагиттальной оси составили около 0,4°, явные различия между полами отсутствовали. Во фронтальной плоскости лобковые кости смещались на 0,5 мм у взрослых мужчин, на 1 мм – у нерожавших женщин, на 2 мм – у многорожавших женщин. У многорожавших женщин с большей, чем 2 мм, амплитудой движений лобковых костей обычно имелась боль в суставе (Chamberlain, 1930).
Исследование Уолхейм и соавт. (Walheim et al. 1984) продемонстрировало небольшие различия движений симфиза у мужчин и женщин. Однако интерпретировать полученные данные непросто. Во-первых, в выборке были представлены не все возрастные группы, распределение по возрасту не соответствует популяционному. Авторы не тестировали физиологические движения (такие, например, как разгибание бедра в положении стоя), а положение, в котором проводились тесты (90° сгибание бедра и отведение), не является распространенным. Напротив, в исследовании Чемберлена был представлен более широкий спектр возрастов, и сама выборка была больше (включая нескольких пациентов). Более того, Чемберлен четко дифференцировал наличие или отсутствие тазовой боли. В более недавнем исследовании, проведенном по методике Чемберлена, участники (n=45) не имели каких-либо симптомов; анализировались движения симфиза во фронтальной плоскости. В среднем у мужчин лобковый симфиз смещался на 1,4 мм, у нерожавших женщин – на 1,6 мм, у многорожавших женщин – на 3,1 мм (Garras et al. 2008). Полученные результаты подтвердили наблюдение, что таз многорожавших женщин достаточно подвижен. В других исследованиях для оценки подвижности таза применялась иная методология, однако результаты оказались сходными (Brooke, 1924; Chamberlain, 1930; Bowen & Cassidy, 1981; Sturesson et al. 1989).
Использование РСА (рентгенологический стереофотограмметрический анализ движений; см. описание в разделе «Современные исследования движений in vivo») позволило измерять движения в трехмерной системе координат (Selvik, 1974, 1990). Эганд и соавт. (Egund et al. 1978) с помощью имплантированных маркеров и РСА продемонстрировали различные движения в крестцово-подвздошном сочленении, происходящие при изменении положения тела. В положении «лежа на животе» надавливание рукой на верхушку крестца ведет к контрнутации. Положение стоя приводит к нутации крестца, а максимальный лордоз увеличивает амплитуду этого движения. Лавиньоль и соавт. также применяли РСА, но не имплантировали маркеры (вместо менее точного использования костных ориентиров). Ученые наблюдали выраженное увеличение подвижности крестца в положении лежа на спине с согнутым бедром (Lavignolle et al. 1983). Это означает, что тест с пассивным подъемом прямой ноги (применяется для выявления нейропатии седалищного нерва), проводимый со сгибанием более чем 60°, может активировать КПС, что, в свою очередь, повлияет на другие отделы позвоночника (Vleeming & Stoeckart, 2007).
В большинстве случаев прямое положение стоя характеризуется более плотным смыканием КПС. При весовой нагрузке (например, сидя или стоя), а также в положении лежа на животе «нутация» крестца увеличивается (Weisl, 1955; Egund et al. 1978; Sturesson et al. 1989, 2000a). Посмертные исследования показали, что даже в старшем возрасте (> 72 лет) амплитуда комбинированных движений КПС (нутации и контрнутации) может составлять до 4º; но как правило движения данных суставов не превышают 2º (Vleeming et al. 1992b). В данном исследовании КПС с наименьшей подвижностью характеризовался выраженными рентгенологическими признаками артроза.
Миллер и соавт. продемонстрировали, что в пожилом возрасте полная нутация крестца относительно подвздошной кости приводит к ротации 6°. Однако не может не смущать тот факт, что в данном исследовании при фиксации препаратов удалялись межпозвоночные диски и значительная часть связочного аппарата КПС; это позволяло проводить изолированный анализ подвижности КПС (Miller et al. 1987).
Современные исследования движений in vivo
Для изучения движений КПС in vivo применяются четыре различных метода. В рамках первого метода используют РСА, широко распространенную методику оценки небольших движений. В некоторых исследованиях РСА применялась изолированно (Egund et al. 1978; Sturesson et al. 1989, 2000a,b; Selvik, 1990; Tullberg et al. 1998). В кости таза имплантируются танталовые шарики диаметром 0,8 мм. Не менее трех шариков (обычно четыре-шесть) равномерно распределяются в каждой подвздошной кости и в крестце. В различных исследования Стурессон и соавт. (Sturesson et al. 1989, 2000a,b) продемонстрировали, что нутация крестца происходит при нагрузке на позвоночник (переход из положения лежа в положение сидя или стоя). Авторы показали, что движения симптоматической и бессимптомной сторон не отличаются друг от друга. Также движения КПС уменьшались в случае дополнительной нагрузки на сустав. Наиболее активные движения наблюдались при переходе из положения стоя в положение лежа на животе с переразгибанием ноги. Подвижность КПС у мужчин была в среднем на 30-40% ниже, чем у женщин.
Те же авторы показали, что у многих пациентов движения уменьшаются при использовании рамки Гофмана-Слатис; обычно это позволяет облегчить боль (Sturesson et al. 1999). Полученный результат согласуется с исследованиями, где для нормализации движений КПС использовались специальные ремни (Vleeming et al. 1992a; Mens et al. 1999, 2006). Таллберг и соавт. изучали эффекты успешных манипуляций на КПС. Пациентам (n=10) до и после манипуляции проводился клинический осмотр и РСА. Манипуляции не изменяли положения крестца относительно подвздошной кости. Результат свидетельствует о том, что эффективные манипуляции не зависят от позиционных изменений суставов (Tullberg et al. 1998).
Во втором методе in vivo для измерения движений КПС в подвздошную кость и крестец здоровым добровольцам вводились стержни Киршера (Kissling et al. 1990). Измерения выполнялись в положении стоя, а также при наклоне поясничного отдела позвоночника вперед и назад. Было показано, что общий средний поворот КПС при переходе из положения «стоя прямо на обеих ногах» в положение «стоя на одной ноге» составил 2° (от 0,4° до 4,3°); значимые различия по полу, возрасту и паритету отсутствовали.
Неожиданно Смидт и соавт. (Smidt et al. 1995) продемонстрировали, что в обратном положении «ноги врозь» (правый передний и левый передний шаг) наблюдаются значительные движения КПС. Авторы использовали третий метод – внешнюю систему измерения движений скелета. При этом были получены самые большие показатели амплитуды движений КПС. Так, среднее сагиттальное движение КПС, происходящее между сменой правого и левого положений «ноги врозь», достигало 9°. Максимальная ошибка измерения для данного метода – расчет костных ориентиров, расположенных под отметками на коже. Стурессон и соавт. повторили аналогичные измерения, но использовали РСА и внутренние маркеры. Они подтвердили существование реципрокных движений, однако полученные ими показатели были в десять раз меньше, чем результаты Смидт и соавт. (Smidt et al. 1955).
Из описанных выше исследований можно сделать следующий вывод: подвижность КПС зависит от позы и от распределения нагрузки. Так, сообщается о различиях степеней и направлений поступательного движения и вращения. Различные исследователи описывали вращательное, скользящее, переднезаднее и вертикальное движения КПС, однако основным движением считается ротация крестца (нутация и контрнутация) вокруг его поперечной оси на уровне S2 (Egund et al. 1978; Bellamy et al. 1983; Bakland & Hansen, 1984; Sturesson et al. 1989; Vleeming et al. 1992b; Sturesson, 2007). В норме движения КПС осуществляются в трех основных плоскостях и не превышают ± 2° (Weisl, 1955; Sturesson et al. 1989, 2000a,b; Vleeming et al. 1992a). Контрнутация наблюдается при отсутствии нагрузки (например, в положении лежа).
В положении лежа максимальное сгибание в тазобедренном суставе, используя ноги в качестве рычагов для задней ротации подвздошных костей относительно крестца, создаёт нутацию.
При таком сгибании нижние конечности выполняют функцию рычагов, поворачивая подвздошные кости назад (относительно крестца). Данное положение иначе называется «родовым» – задний сагиттальный диаметр выхода из таза увеличивается, облегчая рождение ребенка (Weisl, 1955).
Использовать данные о смещении КПС при оценке движений КПС у пациентов затруднительно; причина связана с большой межиндивидуальной вариабельностью анатомии и движений сустава (Weisl, 1955; Solonen, 1957; Bakland & Hansen, 1984; Dijkstra et al. 1989; Vleeming et al. 1990a).
Клинические тесты дают для КПС ненадежные результаты (Vleeming et al. 2008). Распространенным диагностическим тестом при боли в КПС является тест сгибания стоя, или «тест Гиллет». К сожалению, его результаты характеризуются невысокой достоверностью (Potter & Rothstein, 1985) и слабо воспроизводимы (McCombe et al. 1989). Стурессон и соавт. использовали данный тест совместно с РСА у 22 пациентов, страдающих тяжелыми болями в КПС. Оказалось, что изменения движений во время теста минимальны, и различия между симптомной и бессимптомной сторонами отсутствуют. При нагрузке на таз (стоя на одной ноге с одновременным сгибанием контралатеральной ноги) пациенты прикладывали физические усилия, и сила замыкания КПС увеличивалась с обеих сторон (Sturesson et al. 2000a; O’Sullivan et al. 2002; Beales et al. 2009). Во время данного теста предполагаемых движений КПС не наблюдалось. Авторы сделали вывод, что движения наружного таза относительно бедренных костей создают ощущение смещения КПС (Sturesson et al. 2000a).
Четвертый метод in vivo, обсуждаемый в данном разделе, был разработан Байрак и соавт. (Buyruk et al. 1995 a,b). Метод представляет собой одностороннее воздействие колебаний на переднюю верхнюю подвздошную ость, в результате чего происходит ослабление суставов таза. С помощью допплеровского изображения вибраций (ДИВ) измерялась жесткость/растяжение искусственным образом дестабилизированного КПС, в сравнении со стабильным тазом. Методика доказала свою объективность и воспроизводимость. Затем были проведены исследования in vivo с участием здоровых лиц (Damen et al. 2001, 2002a). Показано, что тазовые пояса эффективно противодействует ослаблению КПС; максимальная сила, прикладываемая со стороны такого пояса, составляет 50 Н. В дальнейшем было продемонстрировано, что пояс позволяет стабилизировать КПС и корректировать его слабость при тазовой боли (Vleeming et al. 1992a; Damen et al. 2001, 2002a; Mens et al. 2006). При ассиметричном ослаблении КПС болевой синдром во время беременности более выражен, чем при симметричном ослаблении (Damen et al. 2002a). У беременных женщин, страдающих тазовыми болями средней или тяжелой степени, КПС ослаблен так же, как и у женщин с незначительными болями или при их отсутствии. Согласно проведенным исследованиям, существует индивидуальная корреляция асимметричности ослабления сустава с выраженностью симптомов. Эти данные противоречат результатам РСА. Однако анализ РСА производился у пациентов во время теста со сгибанием вперед, в положении стоя с нагрузкой. Методика ДИВ обычно проводилась в отсутствие нагрузки, в положении лежа на спине. В результате оказалось, что асимметрия может быть замечена только в таком положении (лежа на спине, отсутствие какой-либо нагрузки). Другое исследование с ДИВ было посвящено вкладу поперечных мышц живота и многораздельных мышц в стабилизацию КПС. Было подтверждено, что активность данных мышц увеличивает жесткость и способствует силовому смыканию КПС (Richardson et al. 2002). Дополнительные исследования с ДИВ показали, что производные изометрические сокращения мышц, «пересекающих» таз (мышца, выпрямляющая позвоночник, большая ягодичная мышца, двуглавая мышца бедра), также увеличивают жесткость КПС и силу замыкания (van Wingerden et al. 2004). Тем не менее, методика ДИВ требует выполнения определенных условий и поэтому используется у небольшой группы пациентов (беременные женщины, страдающие тяжелой тазовой болью и имеющие исходно ослабленный КПС, что позволяет зарегистрировать изменения колебаний) (de Groot et al. 2004). Де Гроот и соавт. (De Groot et al. 2004) отмечают, что при менее выраженном исходном ослаблении КПС методика ДИВ не дает достоверных результатов.
Из последних исследований можно сделать вывод о существовании взаимосвязи между асимметричным ослаблением таза и выраженностью жалоб (Buyruk et al. 1999; Damen et al. 2002a). Дамен и соавт. утверждают, что при асимметричном ослаблении КПС во время беременности риск тазовой боли средней или тяжелой степени, сохраняющейся в послеродовом периоде, в три раза выше, чем при симметричном ослаблении КПС. Кроме того, Дамен и соавт. считают, что применение тазового пояса корректирует ослабление суставов и укрепляет таз. Таким образом, дисфункция КПС обычно связана не с подвывихом сустава, а с увеличением или уменьшением сжатия/силового замыкания за счет асимметричной нагрузки на сустав.
Стабильность крестцово-подвздошного сочленения: модели, основанные на геометрическом и силовом смыкании
Прямохождение требует большей устойчивости для противостояния силе тяжести, в сравнении с передвижением на четырех конечностях. В положении стоя давление на пояснично-крестцовую область увеличивается; это необходимо для стабильности. При этом стабильность обеспечивается в ущерб подвижности (Abitbol, 1987a,b, 1988; Aiello & Dean, 1990; Lovejoy, 2007). Основные элементы таза, укрепленные костными соединениями и связочным аппаратом – крестцово-подвздошное сочленение и лобковый симфиз. Таким образом, таз представляет собой замкнутое кольцо, имеющее неодинаковую жесткость (Vleeming et al. 1990a, b; Buyruk et al. 1995a, 1999; Mens et al. 2001). Биомеханический анализ демонстрирует, что основная нагрузка передается через его внешнюю часть, и миофасциальные силы стабилизируют процесс передачи нагрузки (Dalstra et al. 1993).
Модель силового смыкания, реализующегося за счет мышц, фасций и связок, описывает эффективную передачу нагрузки, которая не могла бы поддерживаться только костными структурами таза (Vleeming, 1990; Vleeming et al. 1990a,b; Snijders et al. 1993a,b; Vleeming & Stoeckart, 2007). Чтобы продемонстрировать важность стабилизации таза, были введены принципы «геометрического смыкания» и «силового смыкания» (Vleeming, 1990; Vleeming et al. 1990a,b). Геометрическое смыкание относится к гипотетическому случаю стабильности сустава, суставные поверхности которого плотно прилежат друг к другу, и для поддержания стабильности системы (с учетом действующих нагрузок) не требуется внешних сил.
Например, при идеальном геометрическом смыкании крестца стабильность таза обеспечивается без боковых сил сжатия. Однако такая конструкция практически неподвижна. Для противодействия вертикальной нагрузке необходимо силовое смыкание (приводящее к «сжатию» сустава), а также боковые силы и трение.
Стабильность КПС за счет геометрического смыкания обеспечивается следующими структурными особенностями: (i) конфигурация взаимодействующих поверхностей сустава, а также дорсокраниальное «вклинение» крестца между подвздошными костями; (ii) соответствие выступов и борозд на суставных поверхностях КПС друг другу (Рис. 9) и, как следствие, высокий коэффициент трения (Snijders et al. 1993a,b; Vleeming, 1990; Vleeming et al. 1990a,b); (iii) связочный аппарат сустава, образованный сильнейшими связками (Vleeming, 1990).
Смещение поверхностей крестцово-подвздошного сочленения происходит за счет сочетания специфических анатомических свойств; геометрическое и силовое смыкание обеспечивают эффективную индивидуальную адаптацию суставов и поддерживают баланс между трением/сжатием в суставе. Силовое смыкание – это результат изменения реакционных сил сустава, на которые влияют натяжение связок и фасций, напряжение мышц и силы со стороны поверхности (Vleeming, 1990; Vleeming et al. 1990a,b; Snijders et al. 1993a,b). Силовое смыкание идеально создает перпендикулярную реакционную силу сжатия КПС, необходимую для преодоления силы тяжести (Vleeming et al. 1990b).
Рассматривая силы, замыкающие таз, нельзя не учитывать нутацию крестца. Это движение можно рассматривать как подготовку к нагрузке на сустав. Для сравнимого феномена, наблюдающегося в поясничном отделе позвоночника, Ходжес и соавт. (Hodges et al. 2003) использовали термин «подготовительное движение». Наклон крестца вперед приводит к натяжению большинства связок КПС (кроме длинной дорсальной связки), среди которых массивные межкостные и дорсальные подвздошно-крестцовые связки. Таким образом осуществляется подготовка крестца к увеличению нагрузки (Vrahas et al. 1995; Steinke et al. 2010). В результате задние отделы подвздошных костей сближаются, и сжатие КПС увеличивается.
Важно, что стабильность и подвижность – это противоположные, но сосуществующие состояния КПС, которые предъявляют взаимообратные требования к конструкции сустава. При движении костей в направлении удлинения связок последние натягиваются и/или прикрепленные к костям мышцы сокращаются. Когда сустав, за счет силы, смыкается (силовое смыкание), происходит увеличение трения, и постепенно суставные поверхности самостоятельно сближаются (Vleeming, 1990; Vleeming et al. 1990a,b; Snijders et al. 1993a,b). Силовое смыкание уменьшает «нейтральную» зону сустава и увеличивает его уровень жесткости. Так контролируются силы сдвига, что повышает стабильность сустава.
Вклад в силовое смыкание КПС вносит система регионарных и локальных связок, мышц и фасций, а также сила тяжести. Таким образом, силовое смыкание не является исключительным свойством глубоких мышц, поддерживающих позу (Stevens et al. 2007). Эффективная работа данного механизма в области таза обеспечивает адекватный контроль сил сдвига между подвздошными костями и крестцом, а также оптимальное распределение нагрузки между туловищем, тазом и нижними конечностями (Snijders et al. 1993a,b).
Для усиления физиологического постурального тонуса мышц и фасций, помогающего противодействовать силе тяжести, необходим постоянный и эффективный нервно-мышечный контроль силового смыкания (Hodges & Richardson, 1996, 1997a,b; Moseley et al. 2002; Richardson et al. 2002; van Wingerden et al. 2004). Для адекватной компрессии суставов, необходимой для движения и поддержания позы (при оптимальных энергозатратах), необходимы как нормальный постуральный тонус, так и соответствующее силовое смыкание (Lee & Vleeming, 2007; Masi et al. 2007; Vleeming et al. 2008).
Исследования по контролю движений продемонстрировали, что при больших нагрузках и слабо предсказуемых задачах используется «ригидная» стратегия движений (O’Sullivan et al. 2002; Cholewicki et al. 2003; van Dieen et al. 2003a; Hodges et al. 2003; Beales et al. 2009, 2010). Нередко она, в адаптированном виде, принимается пациентами с хроническими проблемами в пояснично-тазовой области, когда имеет место недостаточность пассивного и/или двигательного контроля, а также значительные нагрузки и увеличенный или возможный риск боли и/или недостаточного восприятия позы и соответствующих потребностей. «Ригидные» стратегии обычно основаны на неправильно адаптированных компенсаторных механизмах, ведущих к избыточной силе смыкания/компрессии и характеризующихся напряжением и ригидностью мышц. При удлинении рычагов и/или уменьшении времени координации общее влияние на опорно-двигательный аппарат будет выражаться в замыкании или уменьшении степени свободы кинематической цепи. Подобные ответы, увеличивая силу смыкания, снижают подвижность цепи или уменьшают прирост стабильности (Huson, 2007). «Контрольные» стратегии характерны для правильного восприятия позы и соответствующих потребностей, а также при низком реальном/или возможном риске боли и стресса. Таким образом, «контрольные» стратегии предназначены для небольших и хорошо предсказуемых нагрузок (Cholewicki et al. 2003; Hodges & Cholewicki, 2007).
Нарушенная или избыточная передача нагрузки через крестцово-подвздошные сочленения может привести к усиленным компрессионным или скручивающим воздействиям на них. Нарушение передачи сил по позвоночнику и нижним конечностям оказывает негативное влияние на ткани (De Rosa & Porterflield, 2007; Masi et al. 2007). В отличие от избыточной силы смыкания КПС, при тазовой боли, связанной с беременностью, наблюдается противоположное состояние – нестабильность сустава (Vleeming et al. 2008). Показано, что при тазовой боли смыкание (компрессия) КПС является недостаточным или асимметричным (Vleeming et al. 1992a; Damen et al. 2002a,b; Mens et al. 2006). Неоптимальную передачу нагрузки и клинические проявления можно предполагать как при избыточной жесткости таза и КПС (Masi et al. 2003, 2007; Lee & Vleeming, 2007), так и при документированной нестабильности тазового пояса (Mens et al. 1999). Достаточное смыкание КПС можно определить как усилие, необходимое для обеспечения должной стабильности или жесткости в условиях, задаваемых статической или динамической передачей нагрузки, при оптимальном расходовании энергии (Vleeming et al. 1990b, 2008; van Wingerden et al. 2004). Стабильность сама по себе – это мгновенное состояние, противоположностью которого является подвижность (McGill et al. 2003). Как избыточно высокая, так и чрезмерно низкая стабильность КПС, возникающая за счет механической жесткости или сил смыкания/сжатия, не является оптимальной.
Стабильность тазового кольца
Сила смыкания КПС обеспечивается несколькими мышцами. Даже такие мышцы, как мышца, выпрямляющая позвоночник, портняжная мышца, подвздошная мышца, большая ягодичная мышца и мышцы бедра (задняя группа) имеют достаточное длинное плечо рычага, позволяющее им влиять на движения КПС. Действие перечисленных мышц зависит от того, закрытым или открытым является движение, и от стабильности тазового кольца (Vleeming & Stoeckart, 2007).
Напряжение крестцово-подвздошного сочленения может создаваться асимметричными силами, действующими на сустав, такими как одностороннее натяжение мышцы выпрямляющей позвоночник, многораздельной и квадратной мышцы поясницы, или через заднюю группу мышц бедра (Vleeming & Stoeckart, 2007). Согласно проведенным исследованиям, жесткость КПС увеличивается даже при небольшой мышечной активности; это подтверждает предположение о том, что эффективная передача нагрузки с позвоночника на нижние конечности возможна, когда мышечные силы активно сжимают КПС, предотвращая смещение суставных поверхностей (Richardson et al. 2002; van Wingerden et al. 2004). Это согласуется с исследованиями Cholewicki et al. (2000a,b), в которых продемонстрировано, что достаточная стабильность позвоночника у здоровых людей достигается при незначительной совместной активации мышц брюшной стенки и мышц, расположенных около позвоночника. Нарушение двигательного контроля глубоких мышц – поперечных мышц живота, внутренней косой мышцы, многораздельных мышц, диафрагмы и тазового дна – играет важную роль в развитии пояснично-тазовой боли, а также влияет на функцию опоры. Данные мышцы обеспечивают предварительную стабилизацию, активируясь непосредственно перед осуществлением больших, относительно предсказуемых движений, сопровождающихся невысокой нагрузкой (van Dieen et al. 2003b; Hodges et al. 2007). Глубокие мышцы располагаются ближе к центрам вращения элементов позвоночника и КПС, чем поверхностные и наружные косые мышцы, и поэтому развивают большие силы сжатия (Adams & Dolan, 2007). С точки зрения биомеханики они обладают преимуществом, обеспечивая стабилизацию туловища за счет усиления силового смыкания элементов позвоночника и КПС (Vleeming & Stoeckart, 2007). Наряду с активностью крупных мышц, лежащих над суставом, на жесткость позвоночника и КПС влияют сокращения поперечных мышц живота, мышц тазового дна и диафрагмы (Richardson et al. 2002; O’Sullivan et al. 2002; Hodges et al. 2003; Beales et al. 2009, 2010).
Недавние исследования предположили, что при нарушении функций тазового дна стабильность КПС изменяется и становится недостаточно оптимальной. При увеличении внутрибрюшного давления тазовому дну необходима эффективная обратная связь и включение в работу различных мышц (O’Sullivan et al. 2002; Beales et al. 2009, 2010). В свою очередь, на активизацию мышц влияет пояснично-тазовая боль или боль в области КПС (Hungerford et al. 2003; Hungerford & Gilleard, 2007). В более поздних исследованиях была выявлена функциональная взаимосвязь между двуглавой мышцей бедра, большой ягодичной мышцей, широчайшей мышцей спины и мышцей, выпрямляющей позвоночник/многораздельными мышцами. Показано, что процесс включения в работу нескольких мышц при тазовой боли нарушается.
Мышца, выпрямляющая позвоночник/многораздельные мышцы – это основные мышцы, нагружающие позвоночник и таз и поддерживающие их положение. Взаимодействия крестца и мышцы, выпрямляющей позвоночник/многораздельных мышц, вызывают нутацию крестца и натяжение связок (межкостных, крестцово-бугорной и крестцово-подвздошной). У этих мышц двойная функция, поскольку их взаимодействия с подвздошными костями сближают задние края последних, противодействуя наклону крестца. Это означает, что при нутации краниальный отдел КПС, за счет мышцы, выпрямляющей позвоночник/многораздельных мышц, стремится к сжатию, а каудальный отдел – к расширению (Solonen, 1957). Данный процесс ограничивается крестцово-бугорной связкой, которая натягивается при наклоне крестца вперед, и фасциальными соединениями с мышцей, выпрямляющей позвоночник (Vleeming et al. 1995).
Большая ягодичная мышца расположена перпендикулярно к КПС, за счет чего она способна непосредственно усиливать смыкание сустава; кроме того, она оказывает на него и косвенное влияние благодаря обширным связям с КПС. Дополнительная «перекрестная» стабилизация обеспечивается более поверхностными косыми мышцами спины, например, широчайшей мышцей, и контралатеральной большой ягодичной мышцей (Vleeming et al. 1995; Mooney et al. 2001). По данным тракционных тестов, эти мышцы могут влиять на натяжение задней поясничной фасции. Каждая из сопряженных, обеспечивающих перекрестную стабилизацию структур позволяет передавать нагрузку и синергично стабилизировать туловище, таз и контралатеральные бедренные кости. Муни и соавт. (Mooney et al. 2001) использовали анатомическую связь широчайшей мышцы спины и контралатеральной большой ягодичной мышцы для изучения их совместного влияния на упражнения с осевым поворотом и ходьбу. Авторы сделали вывод о том, что у здоровых лиц, идущих по беговой дорожке, функциональная взаимосвязь между упомянутыми выше мышцами может быть подтверждена. Однако у пациентов с патологией КПС наблюдались совершенно иные характеристики. Большая ягодичная мышца на симптомной стороне была намного активнее, чем у здоровых лиц. Тем не менее, между большой ягодичной мышцей и широчайшей мышцей спины все еще присутствовала обратная взаимосвязь (Mooney et al. 2001). Несмотря на увеличенную активацию большой ягодичной мышцы, при дисфункции КПС наблюдалась ее выраженная слабость (Massoud Arab et al. 2011).
Функция задней группы мышц бедра (включая двуглавую мышцу бедра) может быть описана как двойная (аналогично мышце, выпрямляющей позвоночник). Задняя группа мышц бедра отклоняет таз назад, особенно при наклоне и в положении сидя с прямой спиной и прямыми ногами. Кроме того, подвздошные кости за счет натяжения или сокращения двуглавой мышцы бедра и полусухожильной мышцы (мышцы, связанные с КПС), ротируются назад относительно крестца (Vleeming et al. 1989a; van Wingerden et al. 1993; Barker et al. 2004). Нутация крестца при сгибании позвоночника позволяет избежать избыточной нагрузки на заднюю часть поясничных межпозвоночных дисков.
Тест с активным подъемом прямой ноги (АППН); анализ передачи нагрузки в пределах таза
Менс и соавт. (Mens et al.) разработали новый диагностический тест для выявления дисфункции КПС. Они изучали взаимосвязь между тестом АППН и подвижностью суставов таза при наложении тазового пояса и без такового. Чувствительность и специфичность теста у пациентов, страдающих тазовой болью, оказались высокими. Тест подходит для разделения лиц, страдающих тазовой болью, и здоровых людей (Mens et al. 1999, 2001, 2002). С помощью рентгенографии, проводимой после беременности, авторы показали, что в положении стоя, когда пораженная нижняя конечность свободно «висит», лобковые кости на симптомной стороне поворачиваются книзу (относительно противоположной стороны). Эта методика отличается от классического рентгенологического метода Чемберлена, при котором симптомная сторона исследуется во время нагрузки. Авторы сделали вывод о том, что наблюдаемое смещение симфиза «в сторону симптомов» свидетельствует о передней ротации подвздошной кости относительно крестца (контрнутация; Menset al., 1999).
Хагенфорд и соавт. (Hungerford et al. 2003) пришли к аналогичному выводу, следуя при этом другому подходу. Ученые применяли систему наружного анализа движений, используя кожные маркеры и видеозапись. Они изучали угловые и поступательные движения сустава в трех плоскостях у пациентов, имеющих патологию КПС, и у здоровых лиц. Наружные (кожные) маркеры могут смещаться за счет движения кожи и поверхностных фасций; поэтому с их помощью трудно эффективно анализировать и оценивать минимальные движения КПС. Хагенфорд и соавт. продемонстрировали, что характеристики движений у пациентов и здоровых лиц полностью противоположны. Авторы сделали вывод о том, что задняя ротация подвздошных костей относительно крестца (нутация) у здоровых лиц происходит на несущей вес стороне. Напротив, в группе пациентов подвздошные кости ротировались кпереди относительно крестца (контрнутация). Тот же вывод был сделан для теста в положении стоя со сгибанием – подвздошные кости ротировались кпереди только на нагружаемой (стоящей) симптомной стороне. Предполагается, что полученные результаты могут быть связаны со снижением тонуса мышцы, выпрямляющей позвоночник, большой ягодичной мышцы, двуглавой мышцы бедра и наружных косых мышц живота во время теста АППН у пациентов, страдающих от болей в крестцово-подвздошном сочленении (Shadmehr et al. 2012). Шадмер и соавт. (Shadmehr et al.) также показали, что в начале теста АППН наблюдается отсроченная активация длинной приводящей мышцы.
У беременных женщин, страдающих связанными с беременностью болями в нижней части спины и в области таза, активность прямой мышцы бедра, поясничной мышцы и наружной косой мышцы во время теста АППН была значительно выше, чем у беременных женщин, не страдающих болями (de Groot et al. 2008). Несмотря на увеличение мышечной активности, сила мышц во время теста АППН у беременных с болями в области нижней части спины и таза намного меньше, чем у женщин, не страдающих болями беременных. Полученные данные в очередной раз подтверждают взаимосвязь между болью в крестцово-подвздошном сочленении и нарушением передачи нагрузки через него.
Стратегии контроля движений, наблюдаемые во время теста АППН, значительно отличались и зависели от условий нагрузки. Стратегии контроля сравнивались у нерожавших женщин, не имеющих болевого синдрома, и у пациенток с хронической тазовой болью (O’Sullivan et al. 2002; Beales et al. 2009, 2010). При хронической тазовой боли во время теста АППН наблюдалась ригидность диафрагмы и опущение тазового дна. Ручная поддержка, имитирующая функцию тазового пояса, отменяла данную стратегию. Это наблюдение согласуется с явлениями при болевом синдроме, связанном с нарушением механизма силового смыкания. При отсутствии болей во время теста АППН чаще всего принимается двигательный образ ипсилатеральной нижней конечности. Пациенты с хроническими нарушениями принимают во время теста АППН двусторонний контрольный паттерн ригидности/смыкания. Авторы отмечают, что неправильные двигательные образы у пациентов, страдающих хроническими тазовыми болями, следует рассматривать как нарушение адаптации.
Небольшой эластичный пояс позволяет заменить нарушенные механизмы самостоятельной стабилизации мышц таза. В экспериментах с нагрузкой, проводимых на бальзамированном трупном материале человека, пояс, действующий с силой 50 Н, уменьшал нутацию крестца на 20% (Vleeming et al. 1992a). Сила при наложении такого пояса невелика, она соответствует силе, возникающей при шнуровке пары обуви. Но этого достаточно для того, чтобы КПС самостоятельно поддерживал целостность при тяжелых нагрузках (Vleeming et al. 1992a; Snijders et al. 1993a,b; Mens et al. 2006). Обычно пояс располагают сразу над большими вертелами; он пересекает КПС в средних отделах крестца и предотвращает разъединение суставных поверхностей. Однако кратковременное ношение пояса показано лишь в тяжелых случаях. Постоянное ношение пояса препятствует эффективной реабилитации; он подавляет нормальную активацию поперечных и внутренних косых мышц живота (Vleeming et al. 2008; Hu et al. 2010), а также задненаружной группы мышц тазового пояса (грушевидная мышца, средняя и малая ягодичные мышцы) (Pel et al. 2008a) и мышц тазового дна (Pel et al. 2008b).
Пояс стабилизирует таз, устраняя ослабление КПС (Damen et al. 2001, 2002a; Mens et al. 2006). Менс и соавт. (Mens et al.) предположили, что провокационные тесты (такие как АППН) следует повторять с тазовым поясом, чтобы оценить возможные различия. В данных исследованиях к поясу, расположенному сразу над большими вертелами, прикладывалась небольшая сила (50 Н). Большие силы не приводили к улучшению результата, как предполагалось в биомеханическом исследовании (Vleeming et al. 1992a). Эффективность тазового пояса зависела, прежде всего, от его расположения; действие пояса обусловлено компрессией КПС.
Ху и соавт. (Hu et al. 2010) изучали механизмы силы смыкания с помощью теста АППН. Тест проводился у здоровых нерожавших женщин (N=17), участники исследования, с тазовым поясом или без него, шли по беговой дорожке, которая двигалась с возрастающей скоростью. Активность поясничной мышцы, подвздошной мышцы и поперечных мышц живота оценивалась с помощью игольчатой электромиографии; активность других мышц тазового пояса и туловища – с помощью поверхностной электромиографии. Во время теста АППН все мышцы были активны. В обоих случаях, при проведении теста АППН и при ходьбе, наложение тазового ремня снижало активность поперечных и косых мышц живота. Ху и соавт. (Hu et al. 2010) отметили, что сгибатели бедра в норме ротируют кпереди подвздошные кости. Поэтому авторы сделали вывод, что мышцы брюшной стенки активизируются для предотвращения этой ротации. Уменьшение активности поперечных и косых мышц при наложении тазового пояса свидетельствует, что пояс обеспечивает силовое смыкание КПС и замещает функцию мышц живота, описанную в литературе (Hu et al. 2010). Наложение внешнего фиксатора Гофмана-Слатис у пациентов, страдающих тяжелыми тазовыми болями, создает переднюю компрессию подвздошной кости, что ведет к эффективному силовому смыканию (Sturesson et al. 1999). Ху и соавт. (Hu et al. 2010) также показали, что у здоровых лиц при проведении теста АППН поясничная мышца активна с обеих сторон. Из этого был сделан вывод, что двусторонняя активация поясничной мышцы необходима для стабилизации поясничного отдела позвоночника.
Гипотетическая биомеханическая модель стабилизации сочленений таза в поперечной плоскости
В нескольких исследованиях было продемонстрировано, что силовое смыкание тазового кольца вызывается, помимо других мышц, сокращением внутренней косой и поперечных мышц живота (Hungerford & Gilleard, 2007; Beales et al. 2009, 2010; Hu et al. 2010). Напротив, при тазовых болях развиваются неправильные компенсаторные механизмы, которые характеризуются снижением активности других мышц и, как следствие, неспособностью поддерживать стабильность таза (Hu et al. 2010).
Модель, адаптированный вариант Snijders et al. (1995), отражает биомеханическое влияние стабилизации таза на передние мышцы живота, а также влияние тазового пояса и внешнего фиксатора (Рис. 10; Sturesson et al. 1999).
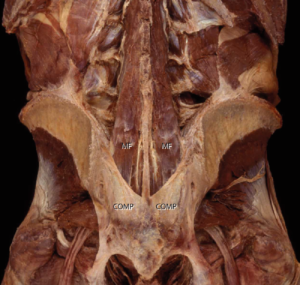 Рис. 10. Мышцы, выпрямляющие позвоночник, рассечены; после удаления поверхностной и глубокой пластинок задней поясничной фасции хорошо видны многораздельные мышцы и апоневроз, покрывающий их. “COMP” обозначает элементы сложного фасциального комплекса и апоневроз, расположенный над крестцом. (С разрешения из коллекции Виллард Каррейро, Willard Carreiro).
Рис. 10. Мышцы, выпрямляющие позвоночник, рассечены; после удаления поверхностной и глубокой пластинок задней поясничной фасции хорошо видны многораздельные мышцы и апоневроз, покрывающий их. “COMP” обозначает элементы сложного фасциального комплекса и апоневроз, расположенный над крестцом. (С разрешения из коллекции Виллард Каррейро, Willard Carreiro).
Мышцы, связки и фасции показаны с соответствующим направлением силы. Отмечается особое влияние внутренней косой и поперечной мышц (Fo). Сгибатели бедра, такие как подвздошная мышца, портняжная мышца и прямая мышца бедра, могут вносить вклад в его силу реакции (Fo), в зависимости от положения конечности относительно тазобедренного сустава.
Плечо рычага передней группы мышц (Fo; Рис. 11) создает силу, растягивающую жесткие межкостные и дорсальные связки КПС, а также плотный фасциальный комплекс (Fi); в результате генерируется значительная сила реакции сустава (Fj). Нарушение функции передней группы мышц живота (Fo), сопровождающееся или не сопровождающееся уменьшением силы дорсального фасциального комплекса и связок КПС, может дестабилизировать таз (Hu et al. 2010; обратите внимание на Рис. 10, цифра 8: «скрепка» изображает фасциальный комплекс). В этом случае сгибатели бедра, как и подвздошная мышца, функционируют в открытой кинематической цепи, не обеспечивая достаточной стабилизации таза; во время теста АППН они, вместо подъема ноги, могут вызвать отдельные движения подвздошной кости вперед относительно крестца («контрнутацию») (Hu et al. 2010). «Контрнутация» КПС в меньшей степени ограничивается связками и зависит, прежде всего, от целостности длинной дорсальной крестцово-подвздошной связки, а также, возможно, переднего отдела мощной межкостной связки (Vleeming et al. 2002). Укрепление передней стенки живота в данной биомеханической модели (Рис. 10) напоминает принцип действия щипцов для орехов (Snijders et al. 1995).
Наконец, натяжение передней группы мышц приводит к сжатию переднего отдела КПС, однако расширяет его задний отдел, если он не скреплен сильной «скрепкой». В качестве «скрепки» выступает комплекс структур, покрывающих поясничный отдел позвоночника и КПС (Vleeming & Willard, 2010). Предшествующие исследования показали, что пояснично-грудная фасция особенно сильно утолщается в проекции L5, S1 и S2 (Рис. 6; Vleeming et al. 1995). Перед поверхностной и глубокой пластинками задней поясничной фасции лежит мощный апоневроз мышцы, выпрямляющей позвоночник, который покрывает ее пояснично-крестцовую часть и многораздельные мышцы (Рис. 11). Поясничные пучки многораздельных мышц переходят в поверхностные отделы апоневроза с дорсальной стороны крестца. На уровне задней верхней подвздошной ости поверхностные и глубокие слои пояснично-грудной фасции и апоневроза мышцы, выпрямляющей позвоночник, сливаются. Образовавшийся фасциальный комплекс прикрепляется к подвздошным костям и снизу вплетается в крестцово-бугорную связку (Vleeming & Willard, 2010; пересмотрено Willard et al. 2012). Одновременное сокращение мышцы, выпрямляющей позвоночник, и многораздельных мышц (Рис. 5) увеличивает натяжение фасциального комплекса, натягивая и расширяя его слои. Так, натяжение пояснично-грудной фасции (Рис. 6) смещает заднюю верхнюю подвздошную ость к срединной линии, сжимая задний отдел КПС.
 Рис. 11. Поперечный срез КПС на уровне S1. Отмечены силы, действующие на сустав. Силы действуют преимущественно со стороны поперечных и внутренних косых мышц (Fo), создавая напряжение дорсально по отношению к связкам КПС и комплексу пояснично-грудной фасции; (Fi); более выраженная реакционная сила, (Fj). Латеральный крестцовый бугорок (1), вентральный отдел подвздошной кости (2), ушковидные поверхности КПС (3), дорсальные связки КПС (4,6), передние связки КПС (5), длинная дорсальная крестцово-подвздошная связка (7), комплекс пояснично-грудной фасции с апоневрозом и мышцами (изображен в виде «скрепки», 8). (Адаптировано по Snijders et al. 1995).
Рис. 11. Поперечный срез КПС на уровне S1. Отмечены силы, действующие на сустав. Силы действуют преимущественно со стороны поперечных и внутренних косых мышц (Fo), создавая напряжение дорсально по отношению к связкам КПС и комплексу пояснично-грудной фасции; (Fi); более выраженная реакционная сила, (Fj). Латеральный крестцовый бугорок (1), вентральный отдел подвздошной кости (2), ушковидные поверхности КПС (3), дорсальные связки КПС (4,6), передние связки КПС (5), длинная дорсальная крестцово-подвздошная связка (7), комплекс пояснично-грудной фасции с апоневрозом и мышцами (изображен в виде «скрепки», 8). (Адаптировано по Snijders et al. 1995).
Нарушение двигательной функции глубоких мышц живота у пациентов, страдающих тазовыми болями, ведет к недостаточной стабилизации таза. Если на таз действует больший рычаг (например, при подъеме прямой ноги из положения лежа на спине), его сочленения подвергаются значительной нагрузке. Ранние исследования продемонстрировали, что пациентам с исключительно тяжелыми тазовыми болями, не способным самостоятельно передвигаться и не получившим эффекта от комплексной реабилитационной терапии, установленная хирургически внешняя рамка-фиксатор позволяет облегчить симптомы (Sturesson et al. 1999). Сразу после операции за счет компрессии спереди (через рамку) имитировалось силовое смыкание, и пациенты вновь могли ходить. Если успех сохранялся в течение нескольких недель, рамка удалялась, после чего производился хирургический артродез КПС.
Предложенная биомеханическая модель демонстрирует, как мышцы живота (глубокие), тазовый пояс или внешняя фиксация индуцируют дорсальную сжимающую силу, результатом действия которой на таз является силовое смыкание суставных поверхностей КПС. При отсутствии соответствующего сжатия со стороны глубоких мышц живота сгибатели бедра (такие как подвздошная мышца) наклоняют подвздошную кость вперед, отклоняя КПС назад («контрнутация»). Контрнутация типична для отсутствия нагрузки (например, в положении лежа на спине). Менс и соавт. (Mens et al. 1999), а также Хангерфорд и соавт. (Hungerford et al. 2003) и Хангерфорд и Жиллеард (Hungerford & Gilleard, 2007) показали, что контрнутация характерна для пациентов, страдающих тазовыми болями. Результаты первых исследований являются многообещающими, однако необходимо дальнейшее изучение и проверка данной модели.
Резюме
За 200 лет создано немало предположений и описаний, касающихся компонентов тазового пояса и КПС. Особенно заметно, как медленно, «по спирали» эволюционировала концепция подвижности КПС. В первых работах высказывалась гипотеза о существовании движений между крестцом и подвздошными костями (в норме), однако в середине 20 века она была отвергнута. Современные исследования подтвердили ограниченную подвижность сустава (около 2°) во всех трех плоскостях.
Форма является следствием функции и адаптируется к биомеханическим потребностям – такой принцип помогает понять развитие, созревание, костное строение, пассивную и активную стабилизацию крестцово-подвздошного сочленения (амфиартроза) связками и мышцами. Рост сустава наблюдается уже во 2 месяце беременности, и есть данные, что ранние движения in utero играют роль в нормальном развитии КПС. Развитие сустава к 8 месяцам беременности практически завершается; однако поверхность крестцовой части сустава остается гладкой вплоть до полового созревания, когда на ней начинают появляться борозды и углубления. В исследованиях по диплегии показано, что у взрослых движения в суставе помогают поддерживать его нормальную морфологию.
После пубертатного периода в строении КПС появляются выраженные половые различия. Произошедшие изменения могут прогрессировать в возрастные дегенеративные процессы, включая образование остеофитов и анкилоз; подобные изменения чаще наблюдаются у мужчин, чем у женщин. Однако они не являются настолько распространенными, как предполагалось сначала. В недавней работе, посвященной изучению вопроса о дегенеративных процессах в КПС при физиологическом старении, показано, что как у мужчин, так и женщин амплитуда движений в суставе сохраняется до шестидесяти лет, после чего у мужчин она незначительно снижается.
КПС – это уникальное сочленение, обладающее признаками синартроза и диартроза; поэтому оно было названо амфиартрозом. Основная часть сустава окружена сложной капсулой и выстлана хрящом (диартроз). Крестцово-подвздошное сочленение имеет ушковидную форму и «открывается» назад. Между крестцом и подвздошной костью имеется внекапсульное сочленение, расположенное дорсально (синартроз). Оно укреплено широкой крестцово-подвздошной связкой, обеспечивающей должную внутреннюю стабильность. Крестцово-подвздошное сочленение имеет капсулу. Передняя стенка капсулы гладкая, а задняя состоит из нескольких тяжей неправильной формы. Капсула иннервируется, как минимум, волокнами, отходящими от ветвей пояснично-крестцового сплетения, и окружена несколькими мощными связками. Связочный аппарат капсулы образован крестцово-бугорной, крестцово-остистой, длинной дорсальной крестцово-подвздошной связкой, а также межкостными связками; они оказывают влияние на амплитуду движений. В свою очередь, перечисленные связки соединяются с комплексом пояснично-грудной фасции, который образован апоневрозами нескольких крупных мышц, расположенных вокруг сустава на некотором расстоянии от него. К этим мышцам относятся околопозвоночные мышцы и мышцы живота, а также некоторые мышцы верхних и нижних конечностей (задняя группа).
КПС и костный таз образуют замкнутое кольцо, с которым соединены три больших рычага – позвоночник и нижние конечности. Таз как целое совершает широкоамплитудные внешние движения (преимущественно за счет тазобедренных суставов), кроме того, внутри таза возможны более мелкие внутренние движения (за счет крестцово-подвздошного сочленения и симфиза). Клиновидная форма крестца и отсутствие выраженного прилегания крестца к подвздошной кости свидетельствуют, что состояние КПС в большей степени зависит от силового смыкания суставной полости, чем от геометрического смыкания. Данные об увеличение трения в КПС подтверждают высказанное предположение. Баланс сил между поясничным отделом позвоночника и КПС зависит от адекватных схем двигательного контроля. Частично сопряженные мышечные группы, такие как широчайшая мышца спины и большая ягодичная мышца; мышца, выпрямляющая позвоночник, многораздельные мышцы и задняя группа мышц бедра соединены с крестцово-бугорной связкой. Мышцы тазового дна, поперечные и косые мышцы живота соединены с пояснично-грудной фасцией и подвздошным гребнем (прямо или косвенно). За счет этих соединений перечисленные мышцы могут оказывать влияние на КПС.
Дегенеративные изменения могут возникнуть в результате травмы или микротравм, вторичных по отношению к чрезмерному ослаблению или избыточному сжатию сустава структурной или нервно-мышечной этиологии. Показано, что недостаточная и/или асимметричная компрессия КПС наблюдается у пациентов, страдающих тазовыми болями. Такие боли ощущаются сзади, между подвздошным гребнем и ягодичной складкой (то есть в проекции КПС). Обычно тазовые боли связаны с текущей или прошедшей беременностью, однако они могут развиваться как вторичное явление в результате травмы или реактивного артрита. При тазовых болях наблюдаются дезадаптирующие схемы двигательного контроля – это свидетельствует о том, что организм стремится компенсировать изменение жесткости или степени расслабления сустава. Нарушение двигательных функций при тазовых болях ведет к дестабилизации таза. Механика сочленений между костями таза нарушается, что предрасполагает к развитию дегенеративных изменений суставов. Понимание механизмов нестабильности таза позволяет создавать эффективные методы лечения, стабилизирующие его.

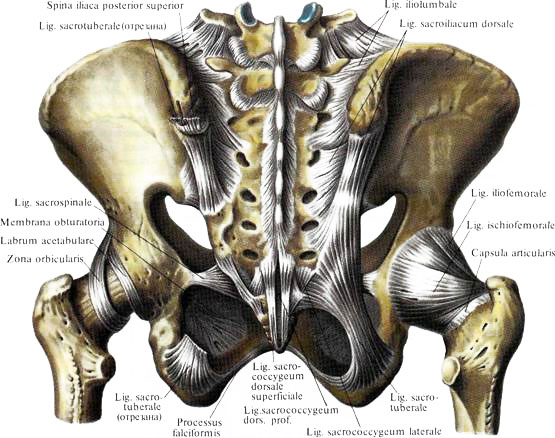



Оставить комментарий